Viêm phổi mắc phải cộng đồng (VPMPCĐ) là tình trạng nhiễm trùng của nhu mô phổi xảy ra ở cộng đồng, bên ngoài bệnh viện, bao gồm viêm phế nang, ống và túi phế nang, tiểu phế quản tận hoặc viêm tổ chức kẽ của phổi. Bệnh thường do vi khuẩn, virus, nấm và một số tác nhân khác, nhưng không do trực khuẩn lao.1
Mục tiêu điều trị1
- Đạt hiệu quả lâm sàng
- Giảm tử vong
- Tránh kháng thuốc
Nguyên tắc điều trị kháng sinh1
- Cần điều trị kháng sinh sớm trong 4 giờ đầu nhập viện dựa theo kinh nghiệm, khi có kết quả nuôi cấy và kháng sinh đồ cần điều chỉnh theo kháng sinh đồ và đáp ứng lâm sàng của bệnh nhân. Tránh dùng kháng sinh phổ rộng nếu không cần thiết.
- Sử dụng kháng sinh theo dược lực học và dược động học, hiệu chỉnh liều theo mức lọc cầu thận.
- Lấy bệnh phẩm trước khi điều trị kháng sinh ở bệnh nhân nhập viện
- Bệnh nhân nhập viện nên bắt đầu với kháng sinh đường truyền tĩnh mạch, đủ liều. Sau vài ngày có thể chuyển sang đường uống nếu có đáp ứng lâm sàng.
- Thời gian điều trị tùy theo bệnh cảnh lâm sàng và X – quang. Thời gian điều trị kháng sinh trung bình từ 7-10 ngày đối với VPMPCĐ không biến chứng.
- Đánh giá điều trị sau 48-72 giờ, nếu tình trạng lâm sàng không cải thiện hoặc xấu hơn cần thay đổi phác đồ.
- Chuyển sang đường uống khi bệnh nhân cải thiện ho, khó thở, hết sốt 2 lần cách nhau 8 giờ và bệnh nhân uống được.
- Xuất viện: khi ổn định lâm sàng và chuyển sang kháng sinh uống cho đủ liệu trình.
Đánh giá phân tầng bệnh nhân trước điều trị
Trước khi điều trị, bệnh nhân mắc bệnh viêm phổi cần được đánh giá và phân tầng mức độ nặng để xác định bệnh nhân cần điều trị ngoại trú, nội trú, hay cần nhập ICU. Bệnh nhân được đánh giá dựa trên hai thang điểm PSI hoặc CURB-65. 1
Thang điểm PSI (Pneumonia severity index) 1,2
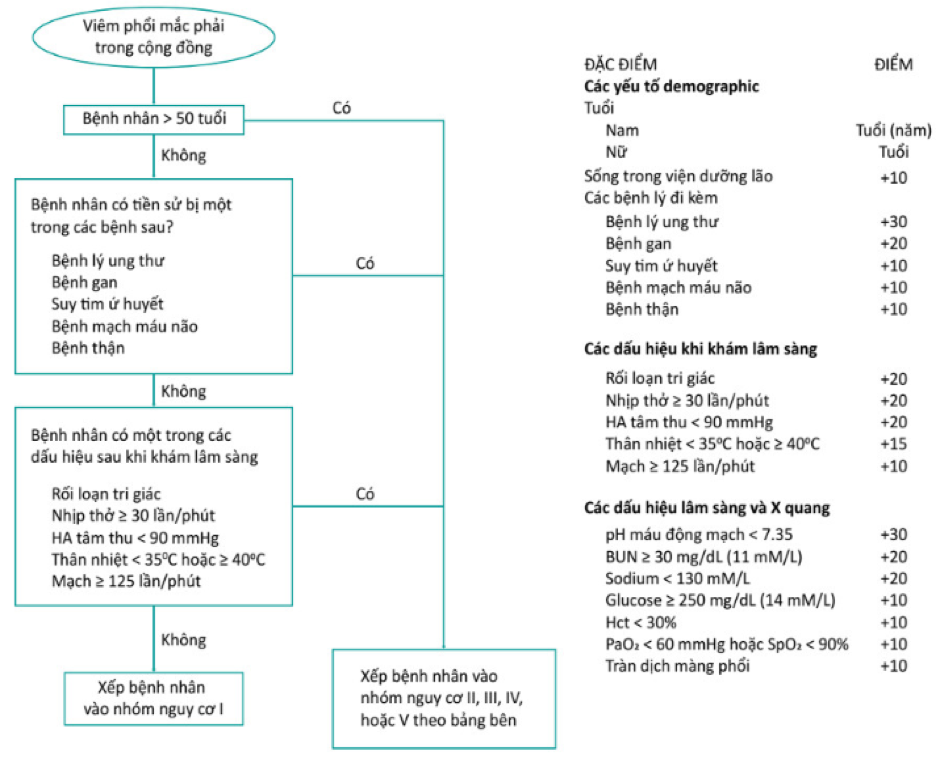
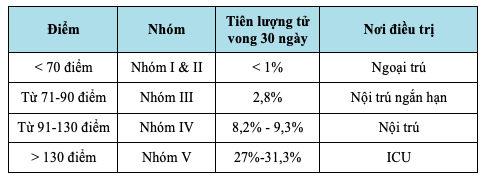
Thang điểm CURB-65 1,2
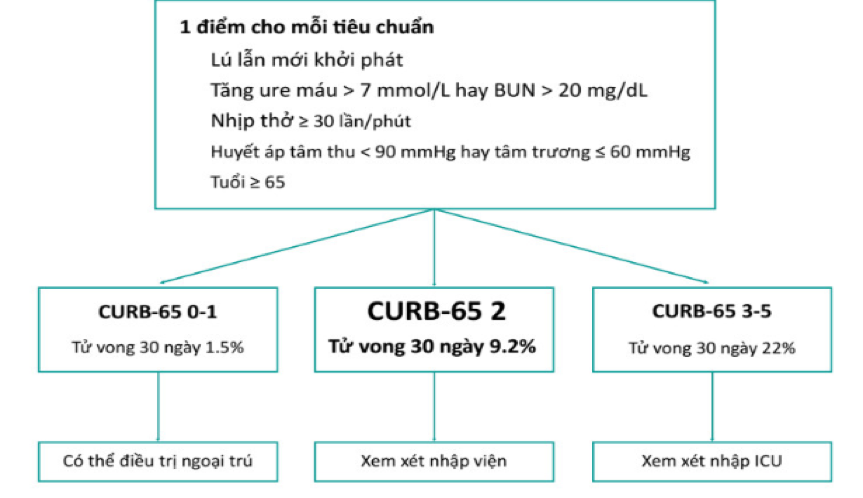
|
Bệnh nhân VPMPCĐ mức độ nhẹ, ngoại trú, < 65 tuổi, không có bệnh đi kèm, không dùng kháng sinh trong 3 tháng trước1,3 |
| Amoxicillin 1g x 3 lần/ngày
Doxycyclin 100 mg x 2 lần/ngày Macrolid: Azithromycin 500 mg ngày đầu, sau đó 250 mg ở những ngày tiếp theo hoặc Clarithromycin 500 mg x 2 lần/ngày hoặc Clarithromycin phóng thích chậm 1 g x 1 lần/ngày. Nhóm bệnh nhân này hạn chế dùng quinolon ngoại trừ dị ứng với betalactam hay macrolid. |
| Bệnh nhân VPMPCĐ mức độ nhẹ, ngoại trú, > 65 tuổi, có bệnh đồng mắc (bệnh tim, phổi, bệnh gan, thận mạn tính, đái tháo đường, nghiện rượu, ung thư), suy giảm miễn dịch, đã dùng kháng sinh 3 tháng trước hoặc nguy cơ S. pneumoniae kháng thuốc 1,3 |
| Phối hợp giữa 2 thuốc sau:
1. Amoxicillin/clavulanate 500 mg/125 mg x 3 lần/ngày hoặc Amoxicillin/clavulanate 875 mg/125 mg x 2 lần/ngày hoặc Amoxicillin/clavulanate 2000 mg/125 mg x 2 lần/ngày hoặc Cefpodoxime 200 mg x 2 lần/ngày hoặc Cefuroxim 500 mg x 2 lần/ngày 2. Macrolid: azithromycin 500 mg ngày đầu, sau đó 250 mg ở những ngày tiếp theo hoặc Clarithromycin 500 mg x 2 lần/ngày hoặc Clarithromycin phóng thích chậm 1 g x 1 lần/ngày Hoặc doxycyclin 100 mg x 2 lần/ngày Floroquinolon hô hấp đơn trị liệu: levofloxacin 750 mg x 1 lần/ngày hoặc levofloxacin 500 mg x 2 lần/ngày hoặc moxifloxacin 400 mg x 1 lần/ngày |
| Bệnh nhân VPMPCĐ nội trú, mức độ trung bình, nằm tại khoa nội/hô hấp/truyền nhiễm 1 |
| Betalactam +/- ức chế betalactamase (tham khảo: ampicillin + sulbactam 1,5-3g mỗi 6 giờ, hoặc cefotaxim 1-2g mỗi 8 giờ, hoặc ceftriaxon 1-2 g x 1 lần/ngày3) + Macrolid (azithromycin 500 mg x 1 lần/ngày hoặc clarithromycin 500 mg x 2 lần/ngày) (tiêm tĩnh mạch)
Betalactam +/- ức chế betalactamase (tham khảo: ampicillin + sulbactam 1,5-3g mỗi 6 giờ, hoặc cefotaxim 1-2g mỗi 8 giờ, hoặc ceftriaxon 1-2 g x 1 lần/ngày3) + Floroquinolon hô hấp (levofloxacin 750 mg x 1 lần/ngày hoặc moxifloxacin 400 mg x 1 lần/ngày) (tiêm tĩnh mạch) Nếu bệnh nhân chống chỉ định với cả macrolid và floroquinolon thì phối hợp giữa 2 thuốc sau: 3 1. β-lactam: ampicillin + sulbactam 1,5-3g mỗi 6 giờ, hoặc cefotaxim 1-2 g mỗi 8 giờ hoặc ceftriaxon 1-2 g x 1 lần/ngày. 2. Doxycyclin 100 mg x 2 lần/ngày |
| Bệnh nhân VPMPCĐ nội trú, mức độ nặng, nằm ICU1 |
|
Hết sức lưu ý nguy cơ nhiễm S. aureus và P. aeruginosae. Carbapenem thế hệ 1 (không bao phủ Pseudomonas) hoặc thế hệ 2 + Floroquinolon hoặc macrolid +/- thuốc bao phủ S. aureus nếu chưa loại trừ (vancomycin/teicoplanin/linezolid) Khi nghi ngờ nhiễm Pseudomonas: 1. 1 Betalactam +/- ức chế betalactamase chống Pseudomonas [piperacillin/tazobactam (4,5 g mỗi 6 giờ), ceftazidim (2 g mỗi 8 giờ), cefepim (2 g mỗi 8 giờ), imipenem (500 mg mỗi 6 giờ), meropenem (1 g mỗi 8 giờ), doripenem] + ciprofloxacin hoặc levofloxacin. 2. 1 β-lactam kể trên + 1 aminoglycosid và azithromycin/clarithromycin |
Yếu tố nguy cơ nhiễm các tác nhân viêm phổi1
| Tác nhân | Yếu tố nguy cơ |
| Streptoccocus pneumoniae | Dưới 2 tuổi, hoặc trên 65 tuổi.
Giới nam Nghiện rượu, hút thuốc lá Bệnh gan mạn, bệnh thận mạn, suy tim ứ huyết, suy dinh dưỡng, bệnh tâm thần, bệnh phổi tắc nghẽn mạn tính, suy giảm miễn dịch, nhiễm HIV, ghép tạng |
| Haemophilus influenzae | Bệnh phổi mạn tính
Bệnh ác tính Nhiễm HIV Nghiện rượu Hút thuốc lá |
| Staphylococcus aureus | Bệnh phổi tắc nghẽn mạn tính, ung thư phổi, bệnh xơ nang
Bệnh nội khoa mạn tính: đái tháo đường, suy thận Nhiễm virus: Influenza, sởi |
| Klebsiella pneumonia | Điều trị tại Khoa điều trị tích cực, đặt nội khí quản.
Nguy cơ hít sặc dịch từ đường tiêu hóa: tai biến mạch não, động kinh, gây mê Nghiện rượu Bệnh phổi mạn tính, đái tháo đường Sử dụng kháng sinh trước đó |
| Pseudomonas aeruginosae | Bệnh phổi cấu trúc như bệnh xơ nang, giãn phế quản, bệnh phổi tắc nghẽn mạn tính nặng (FEV1 < 30%)
Điều trị kháng sinh thường xuyên trước đó đặc biệt là kháng sinh phổ rộng |
| Vi khuẩn kỵ khí | Bệnh phổi: ung thư phổi, giãn phế quản, nhồi máu phổi, viêm phổi hít. Nhiễm khuẩn kỵ khí vùng hầu họng. |
Nguyên tắc chuyển đổi kháng sinh đường tĩnh mạch sang đường uống1
Bệnh nhân VPMPCĐ điều trị nội trú có thể chuyển đổi kháng sinh đường tĩnh mạch sang các kháng sinh đường uống tương đương sau khi có cải thiện về mặt lâm sàng hoặc cắt sốt. Chuyển đổi đường tĩnh mạch sang đường uống giúp gồm giảm chi phí điều trị, giảm thời gian nằm viện, giảm các tai biến liên quan đến việc sử dụng thuốc qua đường tĩnh mạch và dễ sử dụng hơn cho bệnh nhân. Các điều kiện lâm sàng của bệnh nhân cho phép chuyển đổi từ đường tĩnh mạch sang đường uống bao gồm:
- Nhiệt độ ≤ 37,8oC
- Nhịp tim ≤ 100 lần/phút
- Nhịp thở ≤ 24 lần/phút
- Huyết áp tâm thu ≥ 90 mmHg
- Bão hòa oxy máu động mạch (SaO2) ≥ 90 hoặc PO2 ≥ 60 mmHg ở điều kiện khí phòng
- Có khả năng ăn uống
- Sức khỏe tâm thần bình thường
Hướng dẫn chuyển đổi đường tiêm/đường uống với một số kháng sinh1
| Kháng sinh tĩnh mạch | Kháng sinh đường uống |
| Ceftriaxon 1-2 g mỗi 25 giờ | Ciprofloxacin 500 – 750 mg mỗi 12 giờ hoặc amoxicillin/acid clavulanic 875/125 mg mỗi 12 giờ |
| Levofloxacin 500 mg mỗi 12 giờ hoặc 750 mg mỗi 24 giờ | Levofloxacin 500 mg mỗi 12 giờ hoặc 750 mg mỗi 24 giờ |
Tài liệu tham khảo
- Bộ Y tế. Quyết định số 4815/QĐ-BYT. Quyết định về việc ban hành “Hướng dẫn chẩn đoán và điều trị viêm phổi mắc phải cộng đồng ở người lớn”. 2020.
- Hội hô hấp Tp. Hồ Chí Minh. Hướng dẫn chẩn đoán và điều trị viêm phổi cộng đồng của ATS-IDSA và Bộ y tế Việt Nam 2022. Đăng 10/5/2022. https://www.hoihohaptphcm.org/index.php/component/content/article/48-limit/709-huong-dan-chan-doan-va-dieu-tri-viem-phoi-cong-dong-cua-ats-idsa-va-bo-y-te-viet-nam-20220?Itemid=101
- Joshua P. Metlay, Grant W. Waterer, Ann C. Long. Diagnosis and Treatment of Adults with Community-acquired Pneumonia. American Journal of Respiratory and Critical Care Medicine. Vol 200. Iss 7. Pp e45-e67. Oct 2019.






