NHÓM THUỐC STATIN – TÍNH AN TOÀN VÀ HIỆU QUẢ
Sự tích tụ “cholesterol trong lipoprotein tỉ trọng thấp” (Low-density Lipoprotein Cholesterol, LDL-C), lipoprotein mang apoliprotein B (Apo B) và lipoprotein giàu triglycerid trong thành động mạch là yếu tố quan trọng trong quá trình hình thành mảng xơ vữa. Nhóm thuốc statin làm giảm nồng độ LDL và Apo B trong máu, LDL-C càng thấp thì nguy cơ các biến cố tim mạch càng thấp. Dựa trên các bằng chứng hiện tại, các khuyến cáo trên thế giới đều đồng thuận statin là thuốc lựa chọn đầu tay trong hạ LDL-C máu, dự phòng bệnh tim mạch do xơ vữa, tuy nhiên cần chú ý theo dõi đáp ứng điều trị và tác dụng không mong muốn của thuốc.[1,2,4]

Ảnh hưởng của statin lên lipid máu
Tác động trên Lipoprotein tỉ trọng thấp (LDL-C): Statin ức chế cạnh tranh với enzym HMG-CoA reductase, qua đó giới hạn tốc độ sinh tổng hợp cholesterol. Khi nồng độ cholesterol nội bào giảm sẽ thúc đẩy tăng biểu hiện thụ thể LDL (LDL-R) trên bề mặt tế bào gan, làm tăng hấp thu các phân tử LDL trong máu, qua đó làm giảm nồng độ LDL và Apo B trong máu. Mức độ giảm LDL-C phụ thuộc vào liều lượng và các loại statin khác nhau.[2,3,5]
Tác động trên Triglycerid máu: Statin thường làm giảm nồng độ triglycerid khoảng 10-20% so với mức nền. Nhóm statin với hoạt lực mạnh (như: atorvastatin, rosuvastatin và pitavastatin) cho hoạt lực giảm triglycerid máu tốt hơn đặc biệt khi sử dụng ở liều cao hoặc trên nhóm bệnh nhân có tình trạng tăng triglycerid.[2,3,5]
Tác động trên Lipoprotein tỉ trọng cao (HDL-C): Kết quả từ một phân tích tổng hợp cho thấy mức độ tăng HDL-C trên nhóm bệnh nhân sử dụng statin dao động từ 1-10%, phụ thuộc vào liều lượng và các loại statin khác nhau. LDL-C và các lipoprotein chứa ApoB hay Non-HDL liên quan mạnh mẽ với xơ vữa động mạch, được điều trị với vai trò quan trọng của statin. Mặc dù nồng độ HDL-C cao dự đoán nguy cơ tim mạch thấp hơn, nhưng vẫn chưa rõ liệu các phương pháp điều trị làm tăng nồng độ HDL-C có làm giảm nguy cơ biến cố tim mạch hoặc tử vong hay không.[2,3,5]
Những tác động khác của statin: Ngoài tác dụng chính làm giảm LDL-C, statin còn có một số “tác dụng đa phương diện” khác, với tiềm năng giúp phòng ngừa các bệnh lý tim mạch, như: khả năng kháng viêm, chống các chất oxy hóa, vốn đã được chứng minh trong các thử nghiệm in vitro.[2,3,5,6]
Liệu pháp statin [2,4]
Liệu pháp statin hoạt lực cao là loại statin với mức liều sẽ làm giảm nồng độ LDL-C huyết tương ≥ 50% (ví dụ: atorvastatin 40 mg, rosuvastatin 20 mg);
Liệu pháp statin hoạt lực trung bình sẽ làm giảm nồng độ LDL-C huyết tương 30-50% (ví dụ: atorvastatin 10-20 mg, rosuvastatin 5-10 mg, simvastatin 20-40 mg, pravastatin 40-80 mg, lovastatin 40 mg, fluvastatin 80 mg, pitavastatin 2-4 mg;
Liệu pháp statin hoạt lực thấp sẽ làm giảm nồng độ LDL-C huyết tương <30% (ví dụ: simvastatin 10 mg, pravastatin 10-20 mg, lovastatin 20 mg, fluvastatin 20-40 mg, pitavastatin 1 mg).
Tác dụng bất lợi và tương tác thuốc
Tác dụng phụ lên cơ vân [1-5,7,8]
Trong số các biến cố bất lợi, các triệu chứng cơ liên quan đến statin (SAMS: statin-associated muscle symptoms) là hay gặp nhất¬. Đau cơ liên quan đến statin thường đối xứng và ảnh hưởng đến các nhóm cơ lớn (vai và xương chậu, cánh tay và chân). Các triệu chứng ghi nhận được là chuột rút, yếu cơ và đau nặng hơn khi tập thể dục. Hoại tử cơ vân là thể lâm sàng tổn thương cơ nặng nề, biểu hiện bởi: đau cơ, hoại tử cơ và myoglobulin niệu có thể dẫn đến tổn thương thận cấp hoặc thậm chí là tử vong. Trong hoại tử cơ vân, nồng độ CK (creatinin kinase) thường tăng trên 10 lần, đôi khi lên đến 40 lần giới hạn trên. Tần suất hoại tử cơ vân trên lâm sàng rơi vào khoảng: 1-3 trường hợp/100.000 BN-năm.
Hầu hết phản ứng có hại của statin đều liên quan đến liều dùng. Trong đó, bệnh nhân có nguy cơ tổn thương cơ lớn hơn khi sử dụng statin liều cao hơn. Khi xuất hiện triệu chứng trên cơ, có thể đánh giá mối liên quan giữa thuốc và phản ứng có hại dựa vào thang điểm SAMS-CI. Để xử trí phản ứng cần ngừng sử dụng statin, đánh giá các nguyên nhân khác có thể dẫn tới phản ứng và xem xét thời gian cải thiện phản ứng. Tùy thuộc vào số điểm SAMS-CI và tình trạng hồi phục sau khi ngừng thuốc, có thể khởi đầu lại bằng statin đã sử dụng với liều thấp hơn, sử dụng chế độ liều cách ngày hoặc chuyển sang loại statin khác.
Tác dụng phụ lên gan
Nồng độ ALT (Alanine aminotransferase) trong máu thường được sử dụng để đánh giá tổn thương tế bào gan. Hiện tượng tăng ALT nhẹ xảy ra ở 0,5-2% các trường hợp điều trị với statin và thường gặp hơn khi dùng statin mạnh hoặc ở liều cao[2,5,7]. Năm 2012 Cục quản lí thực phẩm và Dược phẩm Hoa Kỳ (FDA) đã phê duyệt những thay đổi quan trọng về nhãn an toàn cho nhóm thuốc hạ cholesterol được gọi là statin, khuyến cáo rằng nên thực hiện xét nghiệm men gan trước khi bắt đầu liệu pháp statin và theo chỉ định lâm sàng sau đó[10]. Tuy nhiên, tổn thương dẫn đến suy gan rất hiếm khi xảy ra, vì vậy việc theo dõi ALT thường quy trong quá trình điều trị là không khuyến cáo. Ngoài ra, một số nghiên cứu còn ghi nhận không có dấu hiệu nào cho thấy statin sẽ làm bệnh gan tệ hơn ở nhóm bệnh nhân có tăng nhẹ ALT do gan nhiễm mỡ [2,5,10].
Tăng nguy cơ mắc đái tháo đường (ĐTĐ)
Bệnh nhân đang điều trị statin có tăng nhẹ nguy cơ rối loạn đường huyết và tiến triển thành ĐTĐ tuýp 2. Để hiểu rõ cơ chế gây ra tác dụng phụ này, các nghiên cứu ngẫu nhiên Mendel cho thấy nhóm dân số có enzym HMG-CoA reductase đa hình làm giảm tổng hợp cholesterol có nguy cơ cao hơn[2,9]. Một số nghiên cứu đã chỉ ra rằng đây là tác dụng phụ liên quan đến liều [2,7]. Bằng chứng từ các nghiên cứu thử nghiệm lâm sàng ngẫu nhiên (RCTs) và các nghiên cứu di truyền chỉ ra rằng việc điều trị bằng statin liên quan đến việc tăng nhẹ nguy cơ mắc tiểu đường mới khởi phát khoảng 1/1000 ca bệnh nhân mỗi năm tiếp xúc, nhưng cũng ngăn ngừa được 5 biến cố tim mạch mới.[7]
Nguy cơ xuất hiện ĐTĐ mới tăng nhẹ trên nhóm dân số sử dụng statin mạnh ở liều cao, người lớn tuổi, tình trạng thừa cân hoặc đề kháng với insulin và thời gian sử dụng statin. Nhìn chung, lợi ích từ việc giảm tuyệt đối các nguy cơ bệnh lý tim mạch ở nhóm bệnh nhân nguy cơ cao rõ ràng vượt xa tác dụng phụ làm tăng nhẹ tỉ lệ mới mắc ĐTĐ[2,4,5]. Bệnh nhân cần được đảm bảo rằng lợi ích của statin trong việc ngăn ngừa các biến cố tim mạch lớn hơn nhiều so với nguy cơ tiềm ẩn do tăng glucose huyết tương, đặc biệt ở những người có HbA1c tăng cao.[7,10]
Tác dụng phụ lên chức năng thận [1,2,5,7,10]
Hiện không có bằng chứng rõ ràng về tác dụng có lợi hoặc bất lợi của statin trên chức năng thận. Tỉ lệ tăng protein niệu đã được báo cáo khi sử dụng với tất cả các loại statin, tuy nhiên rosuvastatin là được nghiên cứu chi tiết hơn cả. Tiểu protein liên quan đến statin có nguồn gốc từ ống thận, thường xảy ra thoáng qua, có lẽ là do hiện tượng giảm hấp thu chứ không hẳn là do rối loạn chức năng cầu thận. Cần lưu ý, mối liên quan giữa bệnh thận mạn và bệnh tim mạch, những trường hợp có eGFR giảm được xếp vào nhóm nguy cơ cao hoặc rất cao với mức LDL-C mục tiêu tương ứng 1,8/1,4 mmol/L. Do đó, những BN mắc bệnh thận mạn cần được quản lý cẩn trọng để đạt LDL-C mục tiêu với statin nhưng vẫn đảm bảo an toàn.
Yếu tố di truyền liên quan đến khả năng đáp ứng thuốc statin
Cơ chế cụ thể về sự khác biệt trong đáp ứng với statin giữa người Châu Á và người phương Tây chưa được làm sáng tỏ đầy đủ. Đến nay, một số nghiên cứu đã báo cáo yếu tố di truyền có liên quan đến sự khác biệt trong đáp ứng với statin và phản ứng có hại của các thuốc này, điều này có thể giải thích sự khác biệt về chủng tộc giữa người Châu Á và người phương Tây.[3]
Một số nghiên cứu đã ghi nhận các chủng tộc có đáp ứng khác nhau với các thuốc nhóm statin. Cụ thể, với bệnh nhân người Nhật Bản, liều statin thấp hơn đã chứng minh giảm nguy cơ tương đối mắc biến cố tim mạch tương tự so với người Châu Âu sử dụng statin liều cao hơn.[12] FDA cũng khuyến cáo giảm liều rosuvastatin ở bệnh nhân người Châu Á vì các nghiên cứu dược động học cho thấy nồng độ thuốc trong máu ở người Châu Á cao gấp 2 lần so với người da trắng khi sử dụng cùng mức liều rosuvastatin.[13] Ngoài ra, thời gian cần sử dụng statin để hạ lipid máu ở người phương Tây dài hơn đáng kể so với người Châu Á. Yếu tố di truyền chính quyết định đến dược động học của rosuvastatin là đa hình 421C>A trong gen vận chuyển thuốc ABCG2, tác dụng giảm LDL-C của rosuvastatin cũng bị ảnh hưởng bởi biến thể di truyền.[3]
Một nghiên cứu trên toàn bộ bộ gen ở bệnh nhân được điều trị bằng simvastatin đã phát hiện được mối liên quan đáng kể giữa các đa hình đơn nucleotid (SNP) nằm trong gen SLCO1B1 trên nhiễm sắc thể số 12 và phản ứng có hại trên cơ của statin.[3]
Tương tác thuốc [1,2,5]
Một số tương tác thuốc quan trọng với statin đã được mô tả và có thể làm tăng nguy cơ các tác dụng phụ. Các chất nền cho enzym CYP có thể cản trở quá trình chuyển hóa statin, và ngược lại, điều trị với statin có thể cản trở quá trình dị hóa các thuốc khác khi được chuyển hóa bởi cùng một hệ thống enzym. Cần tránh kết hợp điều trị giữa statin với gemfibrozil, do sự phối hợp này làm tăng nguy cơ mắc các bệnh lý cơ. Trong khi đó, nguy cơ sẽ không tăng hoặc tăng rất ít khi kết hợp statin với các thuốc khác thuộc nhóm fibrate, chẳng hạn như: fenofibrate, bezafibrate hoặc ciprofibrate.

Đánh giá giữa lợi ích và nguy cơ [2,4,10]
Phản ứng có hại ở nhóm statin thường xảy ra ít hơn so với hầu hết các nhóm thuốc hạ lipid khác UTD. Thông tin về khả năng xảy ra các tác dụng phụ về nhận thức thường không nghiêm trọng và có thể hồi phục (ví dụ: mất trí nhớ, lú lẫn,…). Từ các tài liệu hướng dẫn và khuyến cáo của Việt Nam và thế giới đều nhấn mạnh rằng các lợi ích về tim mạch và tính an toàn lâu dài của liệu pháp statin lớn hơn nhiều so với bất kỳ nguy cơ tác dụng phụ nào của thuốc.
Các bác sĩ và chuyên gia y tế cần cân nhắc về lợi ích và nguy cơ của thuốc trước khi đưa ra hướng điều trị, đồng thời theo dõi tình trạng của người bệnh để quá trình điều trị đạt được hiệu quả nhất.
Thông số cần giám sát [1,2,5]
Creatine kinase – Không nên theo dõi thường xuyên creatine kinase (CK) trong huyết thanh, nhưng việc lấy mức CK ban đầu trước khi bắt đầu liệu pháp statin là hữu ích. Bệnh nhân được điều trị bằng statin nên được cảnh báo để báo cáo về tình trạng đau hoặc yếu cơ mới khởi phát.
Aminotransferase – Kiểm tra mức aminotransferase ban đầu trước khi bắt đầu liệu pháp statin; việc theo dõi thường xuyên các mức này không cần thiết đối với những bệnh nhân dùng statin.
Hormone kích thích tuyến giáp – Kiểm tra nồng độ hormone kích thích tuyến giáp trước khi bắt đầu điều trị bằng statin.

Tài liệu tham khảo:
1. Dược thư quốc gia Việt Nam
2. Khuyến cáo của Hội Tim mạch học Việt Nam về điều trị rối loạn lipid máu năm 2024. URL: https://vas.org.vn/upload/2024/8/small/c20248169249nsjsb.pdf
3. Nguyễn Thị Tuyến. Statin: liều dùng khuyến cáo ở người Châu Á. Cảnh giác dược. URL: https://magazine.canhgiacduoc.org.vn/Magazine/Details/268
4. AHA Guideline on the Management of Blood Cholesterol 2018. 10 November 2018; 139(25). DOI: https://doi.org/10.1161/CIR.0000000000000625
5. Up To Date 2024
6. Jean Davignon, et al. Beneficial Cardiovascular Pleiotropic Effects of Statins. AHA journals. Published 15 June 2004; 109(23). DOI: https://doi.org/10.1161/01.CIR.0000131517.20177.5a
7. François Mach, et al. Adverse effects of statin therapy: perception vs. the evidence – focus on glucose homeostasis, cognitive, renal and hepatic function, haemorrhagic stroke and cataract. European Heart Journal. 14 July 2018;39(27):2526–2539. DOI : https://doi.org/10.1093/eurheartj/ehy182
8. Robert S Rosenson, et al. “Statin muscle-related adverse events”, Uptodate, TW Post, Uptodate, Waltham, MAa.
9. Marianne Benn, et al. Mendelian randomisation study. BMJ. 24 April 2017;357:j1648. DOI: https://doi.org/10.1136/bmj.j1648
10. FDA Drug Safety Communication: Important safety label changes to cholesterol-lowering statin drugs. FDA. 2014
11. FDA Drug Safety Communication: Interactions between certain HIV or hepatitis C drugs and cholesterol-lowering statin drugs can increase the risk of muscle injury. FDA. 2016.
12. Haruo Nakamura, et al. Primary prevention of cardiovascular disease with pravastatin in Japan (MEGA Study): a prospective randomised controlled trial. 2006 Sep 30;368(9542):1155-63. DOI: 10.1016/S0140-6736(06)69472-5
13. Food and Drug Administration (2022), “Crestor (rosuvastatin calcium) tablets”, Labeling-Package Insert, from https://dailymed.nlm.nih.gov/dailymed/drugInfo.cfm?setid=325a5d0e-9a72-4015-9fcd-1655fb504cee#section-14.
14. ASCVD Risk Estimator Plus. ACC. URL: https://tools.acc.org/ascvd-risk-estimator-plus/#!/calculate/estimate/
THUỐC ỨC CHẾ BƠM PROTON (PPI) : LIỀU DÙNG THEO CHỈ ĐỊNH
Hiệu quả cao và độc tính thấp của thuốc ức chế bơm proton (PPI) đã góp phần vào việc kê đơn thuốc thường xuyên trên toàn thế giới, thường là không có chỉ định rõ ràng. Việc sử dụng PPI dài hạn có liên quan đến một số mối quan ngại về an toàn bao gồm các tác dụng phụ ngắn hạn và tác dụng phụ lâu dài. Theo quan điểm đó, việc kê đơn PPI nên dành cho những bệnh nhân có chỉ định rõ ràng, các bác sĩ và chuyên gia y tế có thể cân nhắc ngừng PPI khi thiếu chỉ định rõ ràng.[5,8-10]

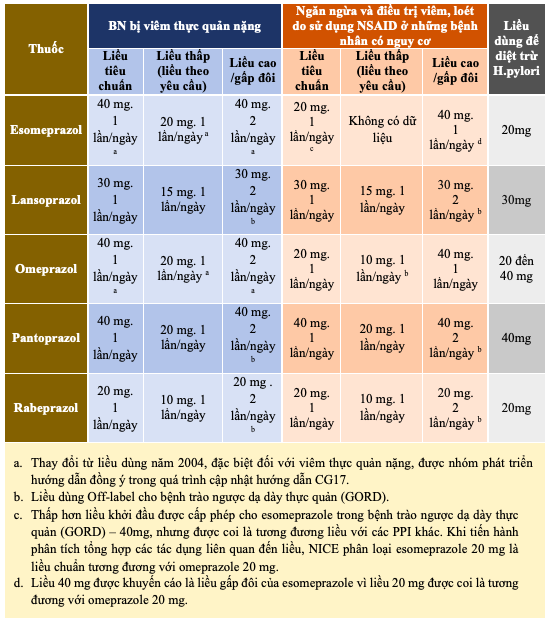
Liều dùng PPI theo hướng dẫn của
Viện y tế National Institute for Health and Care Excellence – NICE [7]
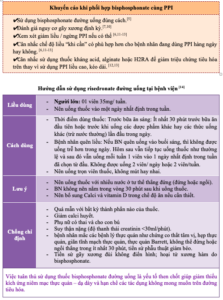
Những điểm cần lưu ý:[3,4,5]
– Một liệu trình sử dụng PPI thường kéo dài từ 4 đến 8 tuần (hoặc dài hơn) tuỳ vào chỉ định.
– Rà soát toàn bộ các bệnh nhân đang dùng PPI kéo dài và đánh giá xem có nên tiếp tục sử dụng hay có thể giảm liều PPI hay không.
– Với bệnh nhân lần đầu dùng PPI, cần trao đổi với người bệnh về thời gian điều trị dự kiến và có kế hoạch giảm liều hoặc ngừng điều trị.
– Đa số bệnh nhân trong chăm sóc sức khỏe ban đầu không cần dùng omeprazol với liều khởi đầu 40 mg/ngày (hoặc tương đương).
– Rất ít bệnh nhân cần phải dùng omeprazol với liều 40 mg, hàng ngày, kéo dài.
– Cân nhắc chế độ liều “khi cần” có phù hợp hơn cho bệnh nhân đang dùng PPI hàng ngày hay không.
– Tư vấn để bệnh nhân nắm được về nguy cơ tăng tiết acid hồi ứng có thể xảy ra khi ngừng sử dụng PPI. Trong trường hợp đó, có thể dùng thuốc kháng acid để làm giảm các triệu chứng.
Tài liệu tham khảo
1. Dược thư quốc gia Việt Nam
2. Hướng dẫn sử dụng thuốc Esomeprazole
3. Nguyễn Tiến Pháp, Lương Anh. Sử dụng hợp lý, an toàn thuốc ức chế bơm proton. Cảnh giác dược. URL: https://magazine.canhgiacduoc.org.vn/Magazine/Details/133
4. ACG Clinical Guideline for the Diagnosis and Management of Gastroesophageal Reflux Disease. The American Journal of Gastroenterology. January 2022;117(1):27-56. DOI: 10.14309/ajg.0000000000001538.
5. Clinical guideline: The prescription of oral proton pump inhibitors (PPIs). NHS. Approved by: Gloucestershire Gastroenterology Group April 2021. URL: https://www.gloshospitals.nhs.uk/media/documents/Oral_PPI_Guideline_e2H203Y.pdf
6. Management of dyspepsia and gastro-oesophageal reflux disease (GORD). NHS. First produced: September 2015. URL: https://www.derbyshiremedicinesmanagement.nhs.uk/assets/Clinical_Guidelines/Formulary_by_BNF_chapter_prescribing_guidelines/BNF_chapter_1/Dyspepsia_&_GORD.pdf
7. NICE Guidance: Gastro-oesophageal reflux disease and dyspepsia in adults: investigation and management. Clinical guideline [CG184]. NICE. Published: 03 September 2014 Last updated: 18 October 2019.
8. Proton pump inhibitors: When is enough, enough. BPJ 61 June 2014. Best Practice Journal. June 2014.
9. Yibirin M, et al. Adverse Effects Associated with Proton Pump Inhibitor Use. Cureus. 2021 Jan; 13(1): e12759. DOI:10.7759/cureus.12759.
10. John Maret-Ouda, et al. Proton pump inhibitor use and risk of pneumonia: a self-controlled case series study. Journal of Gastroenterology. 2023;58:734–740. DOI: 10.1007/s00535-023-02007-5
TƯƠNG TÁC THUỐC GIỮA CLOPIDOGREL VÀ THUỐC ỨC CHẾ BƠM PROTON – ĐÁNH GIÁ LỢI ÍCH VÀ NGUY CƠ KHI SỬ DỤNG KẾT HỢP
Clopidogrel dùng đơn trị hoặc dùng trong liệu pháp chống tiểu cầu kép (DAPT) với aspirin có liên quan đến việc giảm đáng kể các biến cố huyết khối do xơ vữa động mạch, song, tác dụng phụ chảy máu đường tiêu hóa là mối quan tâm chính ở những bệnh nhân có nguy cơ cao và lớn tuổi. Các hướng dẫn thực hành lâm sàng khuyến cáo liệu pháp kết hợp với thuốc ức chế bơm proton (PPI) và liệu pháp chống tiểu cầu kép để làm giảm nguy cơ chảy máu đường tiêu hóa.[19,22] Tuy nhiên, khi sử dụng kết hợp đồng thời hai thuốc để kiểm soát tác dụng phụ của clopidogrel lại có nguy cơ xảy ra tương tác thuốc.[18]


Tương tác thuốc
Clopidogrel là một tiền chất thienopyridine cần enzyme CYP2C19 chuyển đổi thành chất chuyển hóa hoạt động để ức chế kết tập tiểu cầu. Các đa hình di truyền trong CYP2C19 có thể làm suy yếu quá trình chuyển đổi này, làm giảm hiệu quả thuốc.[16] PPI là chất ức chế isoenzyme CYP2C19 và là đồng cơ chất của CYP3A4 (omeprazole chủ yếu được chuyển hóa theo con đường này, tiếp theo là esomeprazole và lansoprazole). Do đó, việc sử dụng đồng thời PPI và clopidogrel có thể làm giảm hoạt động của clopidogrel trong việc ngăn ngừa kết tập tiểu cầu bằng cách ức chế các enzyme chính kích hoạt quá trình chuyển đổi clopidogrel thành chất chuyển hóa có hoạt tính của thuốc.[23]
Liệu pháp kết hợp Clopidogrel – PPI
PPI là thuốc chống tiết axit được sử dụng để phòng ngừa hoặc điều trị nhiều rối loạn tiêu hóa. Liệu pháp chống huyết khối có thể gây chảy máu đường tiêu hóa, đặc biệt ở những bệnh nhân có nguy cơ cao, chẳng hạn như người cao tuổi, những người có tiền sử chảy máu đường tiêu hóa hoặc bệnh dạ dày tá tràng, uống nhiều rượu, sử dụng steroid hoặc thuốc chống viêm không steroid (NSAID) mãn tính hoặc đang dùng kết hợp nhiều loại thuốc chống huyết khối. Ở những bệnh nhân đang dùng nhiều loại liệu pháp chống huyết khối khác nhau, thuốc ức chế bơm proton có thể có hiệu quả trong việc giảm nguy cơ chảy máu đường tiêu hóa, đặc biệt là do tổn thương dạ dày tá tràng.[19]
Theo “Hướng dẫn chẩn đoán và điều trị hội chứng mạch vành mạn tính” của Hiệp hội Tim mạch Châu Âu (ESC) 2024 đưa ra khuyến cáo nên dự phòng PPI ở bệnh nhân hội chứng mạch vành mạn có nguy cơ xuất huyết cao đang điều trị aspirin đơn độc; liệu pháp kết tập tiểu cầu kép (DAPT) hoặc thuốc chống đông đường uống (OAC) đơn độc ở mức khuyến cáo IA.[19]

Tóm tắt kiến thức lâm sàng của Viện Y tế và Chất lượng Điều trị Quốc gia Anh (National Institute of Health and Care Excellence – NICE) về điều trị chống tiểu cầu cũng đưa ra khuyến cáo bệnh nhân dùng clopidogrel nên bắt đầu dùng PPI nếu họ có nguy cơ cao gặp tác dụng phụ ở đường tiêu hóa. Các yếu tố nguy cơ bao gồm:[18]
• Cao tuổi (đặc biệt là > 75 tuổi)
• Có tiền sử loét dạ dày tá tràng, chảy máu đường tiêu hóa hoặc thủng dạ dày tá tràng
• Có sự hiện diện của nhiễm trùng Helicobacter pylori
• Đang sử dụng đồng thời các loại thuốc được biết là làm tăng nguy cơ chảy máu đường tiêu hóa.
Đánh giá giữa lợi ích và nguy cơ
Một phân tích tổng hợp so sánh tỷ lệ mắc các biến cố tim mạch và chảy máu đường tiêu hóa ở những bệnh nhân dùng clopidogrel có và không có phối hợp thuốc ức chế bơm proton đã được thực hiện. Bài phân tích đã tổng từ 39 nghiên cứu với tổng số 214.851 bệnh nhân, trong đó 73.731 (34,3%) bệnh nhân được kết hợp clopidogrel và PPI so sánh tỷ lệ tử vong do mọi nguyên nhân, nhồi máu cơ tim, huyết khối stent và tai biến mạch máu não,… và đưa ra kết quả cho thấy PPI tuy có dấu hiệu tăng nguy cơ tim mạch ở những bệnh nhân dùng clopidogrel nhưng không phải là nguyên nhân trực tiếp gây ra kết quả xấu hơn, tương tác dược động học giữa PPI và clopidogrel rất có thể không có ý nghĩa lâm sàng, và nhấn mạnh rằng PPI có khả năng làm giảm chảy máu đường tiêu hóa ở người dùng clopidogrel. [23]
Lựa chọn PPI phù hợp
Trong bối cảnh tất cả các PPI đều có hiệu quả như nhau trong việc ức chế axit dạ dày với liều lượng thích hợp và tương tác dược động học – dược lực học với clopidogrel phần lớn được trung gian bởi các isoenzym CYP P450 ở gan ( CYP2C19 và CYP3A4 ), pantoprazole (ít phụ thuộc nhất vào chuyển hóa CYP) hoặc rabeprazole (không chuyển hóa qua CYP) có thể là lựa chọn thay thế cho omeprazole. [22,25]
Mức độ nghiêm trọng của tương tác giữa 2 loại thuốc có thể khác nhau giữa các PPI khác nhau. Cơ quan Dược phẩm Châu Âu (EMA) đã khuyến cáo không khuyến khích sử dụng đồng thời clopidogrel và omeprazole hoặc esomeprazole. Người kê đơn được khuyến cáo rằng khi cần đồng kê đơn PPI với clopidogrel, nên ưu tiên dùng lansoprazole hơn là omeprazole. Đối với các PPI khác, có thể cân nhắc sử dụng đồng thời nếu được chỉ định cụ thể. [26] Mức độ nghiêm trọng của tương tác giữa 2 loại thuốc có thể khác nhau giữa các PPI khác nhau. Rabeprazole được coi là có thể an toàn vì nó ít bị ảnh hưởng bởi CYP2C19.[25]
Hiệp hội Tim mạch Châu Âu (ESC) cũng tuyên bố khả năng xảy ra tương tác là trung bình với lansoprazole và thấp nhất với pantoprazole và rabeprazole.[18,19]
Quản lí, theo dõi và giám sát
Trong các tình huống lâm sàng mà thuốc kháng tiết axit được chỉ định cho bệnh nhân đang dùng clopidogrel để dự phòng chảy máu đường tiêu hóa (GIBP), hầu hết các PPI được sử dụng để dự phòng GIBP ở bệnh nhân dùng liệu pháp chống tiểu cầu kép đòi hỏi bệnh nhân phải đánh giá các yếu tố nguy cơ và bệnh đi kèm.[23]
Bác sĩ và chuyên gia y tế có thể cân nhắc nhóm thuốc kháng histamin H2 (H2RA) như một lựa chọn an toàn hơn do H2RA không có tương tác hoặc tác dụng lên hoạt động chống tiểu cầu của clopidogrel.[23] Tuy nhiên vẫn chưa có bằng chứng cụ thể để chứng minh về khả năng ngăn ngừa chảy máu của H2RA ở những bệnh nhân dùng liệu pháp chống tiểu cầu kép. [5]
Tài liệu tham khảo:
15. Dược thư quốc gia Việt Nam
16. Hướng dẫn sử dụng thuốc Plavix
17. Hướng dẫn sử dụng thuốc Esomeprazole
18. Tương tác thuốc giữa clopidogrel và thuốc ức chế bơm proton (PPI): Thông tin từ Tổ chức Chuyên gia Dược tại Anh. Cảnh giác dược. URL: http://canhgiacduoc.org.vn/CanhGiacDuoc/DiemTin/2587/SPS-tuong-tac-thuoc-giua-clopidogrel-va-thuoc-uc-che-bom-proton.htm
19. Christiaan Vrints, et al. 2024 ESC Guidelines for the management of chronic coronary syndromes: Developed by the task force for the management of chronic coronary syndromes of the European Society of Cardiology (ESC) Endorsed by the European Association for Cardio-Thoracic Surgery (EACTS). European Heart Journal. 21 September 2024; Volume 45(36): 3415–3537. Doi: https://doi.org/10.1093/eurheartj/ehae177.
20. Up To Date 2024
21. FDA 2024
22. Udaya S. Tantry, et al. Clopidogrel and Proton Pump Inhibitors: Influence of Pharmacological Interactions on Clinical Outcomes and Mechanistic Explanations. JACC: Interventions. 2011 Apr, 4 (4) 365–380. Doi: 10.1016/j.jcin.2010.12.009.
23. Abdallah Damin Abukhalil, et al. Prevalence and Safety of Prescribing PPIs with Clopidogrel in Palestine. Patient Prefer Adherence. 2023 Mar 20:17:749-759. Doi: 10.2147/PPA.S404139. eCollection 2023.
24. Rhanderson N Cardoso, et al. Incidence of cardiovascular events and gastrointestinal bleeding in patients receiving clopidogrel with and without proton pump inhibitors: an updated meta-analysis. Open Heart BMJ . 2015 Jun 30;2(1):e000248. Doi: 10.1136/openhrt-2015-000248. eCollection 2015.
25. Charles E. Leonard, et al. Comparative Risk of Ischemic Stroke Among Users of Clopidogrel Together With Individual Proton Pump Inhibitors. AHA/ASA journal. Published 5 February 2015;Volume 46(3). Doi: https://doi.org/10.1161/STROKEAHA.114.006866.
26. Summary of Antiplatelet Options in Cardiovascular Disease. North Central London Joint Formulary Committee. 12 August 2022. URL: https://nclhealthandcare.org.uk/wp-content/uploads/2023/09/9_Summary_antiplatelets_NCL_CVD.pdf
TÁC DỤNG CỦA NẤM LINH CHI TRONG ĐIỀU TRỊ RỐI LOẠN LIPID MÁU
Rối loạn chuyển hóa lipoprotein và tình trạng tăng lipid máu khác (rối loạn lipid máu – RLLM) được đặc trưng bởi mức lipoprotein trong máu tăng bất thường, thường đi kèm với sự gia tăng cholesterol toàn phần (TC), triglyceride (TG), lipoprotein tỷ trọng thấp (LDL-C) và sự giảm lipoprotein tỷ trọng cao (HDL-C). Rối loạn lipid máu thường được coi là nguyên nhân quan trọng gây ra bệnh tim mạch, bệnh xơ vữa động mạch và các biến cố tim mạch khác.[4,6]
Nấm Linh chi hay còn được gọi là linh chi thảo, nấm trường thọ, thuốc thần tiên… đã được công nhận là một loại nấm thuốc trong hơn nghìn năm và được biết đến như một vị thảo dược đa năng với nhiều công dụng làm thuốc để bồi bổ cơ thể [2] và trong đó, giảm lipid máu cũng là một trong những công dụng đã được nhiều nghiên cứu lâm sàng chứng minh hiệu quả.
Thông tin cơ bản về nấm Linh chi:[1-3]
Tên khoa học: Ganoderma lucidum (G.lucium)
Tên gọi khác: Linh chi, Nấm lim, linh chi thảo, nấm trường thọ, thuốc thần tiên.
Họ: Nấm lim hay Nấm gỗ Ganodermataceae.
Đặc điểm: Nấm có dạng hình thận, tròn hoặc quạt, đường kính từ 5–18 cm, dày 1–2 cm. Mặt trên màu nâu đỏ, bóng như sơn mài, mặt dưới màu vàng nâu với nhiều lỗ nhỏ. Phần thịt xốp, màu trắng đến nâu nhạt. Mùi thơm nhẹ, vị đắng.
Bộ phận dùng: Thể quả (phần thịt của nấm).
Tính vị, quy kinh: Vị hơi đắng, ngọt. Tính ôn, bình, không độc. Vào kinh can, thận.
Công năng, chủ trị: Hành khí, hoạt huyết, tư bổ chính khí. Chủ trị: Hư lao (sức đề kháng giảm, tiêu hóa kém, mỡ máu cao, khí huyết hư), khí huyết ứ trệ (bệnh mạch vành, tăng huyết áp, thống phong thấp khớp).
Cách dùng và liều lượng: Ngày dùng 2-5g (hoặc 3 – 10g), dưới dạng sắc hoặc thuốc bột, hoặc dạng chè tan. Có thể dùng riêng hoặc phối hợp với dược liệu khác.
Một số nghiên cứu in-vitro, ex vivo và in-vivo về tác dụng giảm lipid máu
Các hướng dẫn điều trị rối loạn lipid đều khuyến cáo bắt đầu điều trị bằng chất ức chế HMG-CoA hoặc statin.[4,6]. Dựa trên cơ sở đó, một nhóm nhà khoa học đã tiến hành nghiên cứu hóa học trên các thể quả của nấm Linh chi có xuất xứ từ tỉnh Tứ Xuyên và Phúc Kiến của Trung Quốc, cấu trúc của các hợp chất chiết xuất từ nấm được xác định bằng phương pháp quang phổ. Hoạt tính sinh học của các hợp chất được phân lập đã được thử nghiệm đối với HMG-CoA. Sau khi được phân tích, kết quả nghiên cứu cho thấy một số loại acid ganoderic có thể làm giảm cholesterol bằng cách ức chế mạnh HMG-CoA, bao gồm acid ganolucidic eta, acid ganoderenic K, farnesyl hydroquinones (ganomycin J và ganomycin B). Công trình này cung cấp bằng chứng hóa học và sinh học cho việc sử dụng chiết xuất G. lucidum như một loại thuốc thảo dược và thực phẩm bổ sung để kiểm soát các triệu chứng tăng lipid máu. [7]
Tính chất làm giảm cholesterol của G. lucidum đã được chứng minh trong một loạt các nghiên cứu in vitro và ex vivo trên chuột hamster và lợn giống nhỏ. Kết quả nghiên cứu ex vivo cho thấy cả 2,5% và 5% G. lucidum khô đều làm giảm hoạt động của HMG-CoA reductase trong microsomal gan ở 2 nhóm động vật trên. Nhóm nghiên cứu đã kết luận rằng các dẫn xuất lanosterol oxy hóa được chiết xuất từ G. lucidum có tiềm năng làm giảm cholesterol trên cả hai mô hình động vật bằng cách giảm quá trình tổng hợp cholesterol trong tế bào gan T9A4.[8]
Một nhóm nghiên cứu khác đã sử dụng polysaccharides chiết xuất từ nấm Linh chi (GLP) có nguồn gốc từ Taiwan – Trung Quốc để can thiệp trên những con chuột được cho ăn chế độ nhiều chất béo trong vòng 16 tuần. Những phát hiện của nhóm nghiên cứu cho thấy GLP có khả năng làm giảm tình trạng rối loạn lipid máu do chế độ ăn nhiều chất béo gây ra với cơ chế có thể liên quan đến việc cải thiện stress oxy hóa và phản ứng viêm thông qua các con đường tín hiệu, điều chỉnh quá trình tổng hợp acid mật và chuyển hóa lipid, thúc đẩy quá trình vận chuyển ngược cholesterol. Nhóm nghiên cứu nhận định rằng GLP có thể là một chất có lợi tiềm năng được sử dụng để phòng ngừa và điều trị tình trạng tăng lipid máu và các bệnh chuyển hóa khác.[9]
Trong một báo cáo nghiên cứu khoa học tại Mexico cũng đã chứng minh về đặc tính giảm lipid máu của G. lucidum qua một thực nghiệm so sánh giữa tác dụng giảm cholesterol giữa chiết xuất hydroalcoholic được chuẩn hóa từ G. lucidum chủng Mexico và thuốc Simvastatin. Nghiên cứu được thực hiện trên những con chuột C57BL/6 với chế độ ăn nhiều cholesterol. Kết quả báo cáo đã nêu rằng, các chiết xuất hydroalcoholic từ G.lucium làm giảm cholesterol trong huyết thanh ở mức độ tương tự như những con chuột được điều trị bằng Simvastatin – một loại thuốc hạ cholesterol máu nổi tiếng.[10]
Một thử nghiệm lâm sàng tại khoa ngoại trú tim mạch và khoa chăm sóc tim mạch của Bệnh viện đa khoa Saiful Anwar Malang được tiến hành trên 37 bệnh nhân đau thắt ngực có nguy cơ cao (bệnh nhân không có triệu chứng thiếu máu cục bộ và được phân loại theo Điểm Framingham) và 34 bệnh nhân đau thắt ngực ổn định (bệnh nhân có triệu chứng thiếu máu cục bộ khi tập thể dục, hoạt động hoặc căng thẳng về mặt cảm xúc, nhưng đã khỏi khi nghỉ ngơi). Các đối tượng tham gia nghiên cứu được chỉ định dùng polysaccharide peptit chiết xuất từ G.lucidum (PsP) liều 750 mg/ngày chia làm 3 lần uống trong 90 ngày, những bệnh nhân đau thắt ngực ổn định tiếp tục dùng thuốc đang dùng cùng với PsP. Những thông số quan sát được sau khi thực hiện nghiên cứu: Nồng độ Superoxide dismutase SOD tăng đáng kể ở nhóm bệnh đau thắt ngực ổn định, nồng độ tế bào nội mô tuần hoàn CEC, nồng độ tế bào tiền thân nội mô EPC và nồng độ malondialdehyde MDA đều giảm ở cả 2 nhóm. Từ những kết quả thu được, nhóm nghiên cứu đưa nhận định rằng Polysaccharide Peptide của Ganoderma lucidum là chất chống oxy hóa mạnh, giúp cải thiện rối loạn chức năng nội mô từ đó chống lại quá trình sinh bệnh xơ vữa động mạch ở bệnh nhân đau thắt ngực ổn định và bệnh nhân có nguy cơ cao.[11]
Dầu chiết xuất từ bào tử nấm Ganoderma lucidum (GLSO) được công nhận rộng rãi vì các đặc tính dược liệu và dinh dưỡng đáng chú ý, chiết xuất này bao gồm các hợp chất như terpenoid, sterol, axit béo không bão hòa và polysaccharides, trong đó, triterpenoid là thành phần có hoạt tính sinh học chính của GLSO. Các nghiên cứu đã chỉ ra rằng hàm lượng triterpenoid trong GLSO cao hơn đáng kể so với hàm lượng trong bột bào tử Ganoderma lucidum. Một nghiên cứu lâm sàng được thực hiện nhằm mục đích đánh giá một cách có hệ thống về hiệu quả và tính an toàn của chiết xuất GLSO ở những người bị rối loạn lipid máu. Đây là nghiên cứu ngẫu nhiên, mù đôi, có đối chứng giả dược, với số lượng là 110 người tham gia được phân ngẫu nhiên vào 2 nhóm: nhóm can thiệp hoặc nhóm giả dược. Nhóm can thiệp được chỉ định sử dụng chiết xuất GLSO dưới dạng viên nang mềm (chứa 33,7 g hợp chất triterpenoid / 100 g), liều dùng là 3 viên/lần, mỗi ngày 2 lần buổi sáng và tối, với mỗi viên nang mềm chứa 0,5 g chiết xuất GLSO. Kết quả sau 12 tuần, nhóm can thiệp biểu hiện mức cholesterol toàn phần, TG và LDL-C thấp hơn đáng kể, đồng thời, mức HDL-C cao hơn đáng kể so với nhóm giả dược, tất cả các sự khác biệt đều đạt ý nghĩa thống kê. Nghiên cứu này đã chứng minh rằng chiết xuất GLSO cải thiện tình trạng rối loạn lipid máu ở những cá nhân có mức TG cao và không cho thấy tác dụng phụ nào đối với chức năng thận ở bất kỳ người tham gia nào và cũng góp phần cải thiện chức năng gan. Những phát hiện này ủng hộ mạnh mẽ ứng dụng lâm sàng tiềm năng của chiết xuất Dầu bào tử nấm Ganoderma lucidum trong việc quản lý rối loạn lipid máu.[12]
Những điều cần thận trọng [13,14]
Tác dụng phụ liên quan đến dạng dùng và thời gian sử dụng
Nấm Linh Chi dạng chiết suất có thể an toàn khi sử dụng trong thời gian lên đến 1 năm. Nấm Linh Chi nguyên chất dạng bột có thể an toàn khi sử dụng trong thời gian lên đến 16 tuần.
Thời gian sử dụng nấm Linh Chi liên tục từ 3-6 tháng có thể gây chóng mặt, khô miệng, ngứa, buồn nôn, đau dạ dày và phát ban. Cần cảnh báo trước về nguy cơ xảy ra tác dụng phụ và theo dõi tình trạng của người dùng trong suốt quá trình sử dụng.
Nguy cơ chảy máu cao
Liều cao nấm Linh chi có thể làm tăng nguy cơ chảy máu ở một số người mắc một số rối loạn chảy máu. Nấm Linh chi có thể làm tăng nguy cơ chảy máu ở một số người nếu sử dụng trước hoặc trong khi phẫu thuật, BS cần ngưng chỉ định ít nhất 2 tuần trước khi phẫu thuật theo lịch trình. Linh chi làm chậm quá trình đông máu, do đó chống chỉ định sử dụng Linh chi đồng thời với thuốc chống đông máu khác.
Hạ đường huyết, hạ huyết áp
Nấm Linh chi có thể làm giảm lượng đường trong máu, làm giảm huyết áp, do đó, thận trọng khi kê thuốc ở người bị đái tháo đường, cao huyết áp và đang sử dụng thuốc điều trị bệnh.
Phụ nữ mang thai và cho con bú: Cần xem xét giữa yếu tố nguy cơ và lợi ích trước khi đưa ra quyết định kê đơn.
Tài liệu tham khảo:
1. Bộ Y tế (2018), Dược điển Việt Nam V. NXB Y học, Hà Nội
2. Võ Văn Chi (2012), Từ điển cây thuốc Việt Nam. Nhà xuất bản Y học.
3. Đỗ Tất Lợi. Những cây thuốc và vị thuốc Việt Nam . NXB Hồng Đức; 2004.
4. Khuyến cáo của Hội Tim mạch học Việt Nam về điều trị rối loạn lipid máu năm 2024.
5. AHA Guideline on the Management of Blood Cholesterol 2018. 10 November 2018; 139(25). DOI: https://doi.org/10.1161/CIR.0000000000000625
6. 2019 ESC/EAS Guidelines for the management of dyslipidaemias. European Heart Journal. 41(1):111–188, 1 January 2020. DOI: https://doi.org/10.1093/eurheartj/ehz455
7. Baosong Chen, et al. Triterpenes and meroterpenes from Ganoderma lucidum with inhibitory activity against HMGs reductase, aldose reductase and α-glucosidase. Fitoterapia. Vol 120, July 2017, Pages 6-16. DOI: https://doi.org/10.1016/j.fitote.2017.05.005
8. A Berger, et al. Cholesterol-lowering properties of Ganoderma lucidum in vitro, ex vivo, and in hamsters and minipigs. BMC. 18 February 2004. URL: https://lipidworld.biomedcentral.com/articles/10.1186/1476-511X-3-2
9. Wenshuai Wang, et al. Ganoderma lucidum polysaccharides improve lipid metabolism against high-fat diet-induced dyslipidemia. Journal of Ethnopharmacology. June 2023;309. DOI: https://doi.org/10.1016/j.jep.2023.116321
10. Granados-Portillo O., et al. Hypocholesterolemic properties and prebiotic effects of Mexican Ganoderma lucidum in C57BL/6 mice. PLoS ONE. 2016;11:e0159631. doi:
https://doi.org/10.1371/journal.pone.0159631
11. Djanggan Sargowo, et al. The role of polysaccharide peptide of Ganoderma lucidum as a potent antioxidant against atherosclerosis in high risk and stable angina patients. Indian Heart Journal. September–October 2018;70(5):608-614. DOI: https://doi.org/10.1016/j.ihj.2017.12.007.
12. Xinyi Wang, et al. Clinical Evaluation of Ganoderma lucidum Spore Oil for Triglyceride Reduction: A Randomized, Double-Blind, Crossover Study. Nutrients. 2025;17(5): 844. DOI: https://doi.org/10.3390/nu17050844
13. Reishi Mushroom. Medlineplus – National Institutes of Health . URL: https://medlineplus.gov/druginfo/natural/905.html#:~:text=Reishi%20mushroom%20can%20cause%20dizziness,%2C%20stomach%20upset%2C%20and%20rash.
14. Drugs & Diseases: Reishi. Medscape. URL: https://reference.medscape.com/drug/ganoderma-lucidum-ling-chih-reishi-344488#5
HƯỚNG DẪN SỬ DỤNG MỘT SỐ THUỐC CÓ NGUY CƠ CAO GÂY ADR
1. Adrenalin – Thuốc chủ vận adrenergic
Hình 1. Adrenalin – Epinephrin (IV) 1mg/1ml
a) Thành phần:
Epinephrin (IV) 1mg/1ml
b) Liều lượng và cách dùng:
– Dung dịch tiêm adrenalin có thể dùng tiêm bắp, tiêm tĩnh mạch, tiêm nội nhãn cầu, tiêm dưới da hoặc nội khí quản.
– Tiêm dưới da thường hấp thu chậm hơn và kém hiệu quả hơn.
– Tiêm bắp: Cần tránh tiêm vào mông, nên tiêm vào vùng phía trước bên ngoài của đùi trong trường hợp sốc phản vệ.
– Liều lượng phải được tính toán theo mức độ nặng nhẹ và theo đáp ứng của từng người bệnh.
– Cấm tuyệt đối tiêm adrenalin chưa được pha loãng vào tĩnh mạch
Bảng 1.1. Bảng tham khảo cách pha loãng Adrenalin với dung dịch Nacl 0,9% và tốc độ truyền tĩnh mạch chậm theo Bộ Y Tế
01 ống adrenalin 1mg pha với 250ml Nacl 0,9%
(1ml dung dịch pha loãng có 4µg adrenalin)
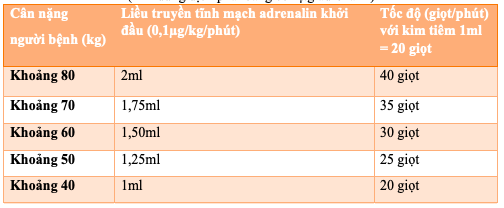
Bảng 1.2. Liều dùng Adrenalin theo chỉ định
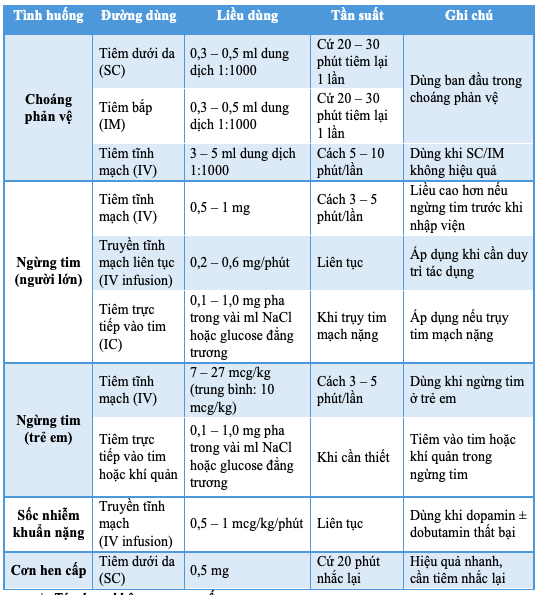
c) Tác dụng không mong muốn:
– Trong các thử nghiệm lâm sàng chỉ có dưới khoảng 2% bệnh nhân phải ngừng thuốc do tác dụng phụ.
– Khoảng 1% những tác dụng bất lợi thường gặp nhất: Táo bón, đầy hơi, khó tiêu, đau bụng, nhức đầu, buồn nôn, đau cơ, mệt mỏi, tiêu chảy, mất ngủ.
– Những tác dụng phụ đã được báo cáo:
Phù thần kinh mạch, chuột rút, viêm cơ, dị cảm, bệnh lý thần kinh ngoại biên, viêm gan, chán ăn, ói mửa.
Suy giảm nhận thức (mất trí nhớ, lú lẫn …), tăng đường huyết, tăng HbA1c
d) Tương tác thuốc:
Bảng 1.3. Tương tác thuốc Adrenalin

2. Bupivacain – Thuốc gây tê ngoài màng cứng
a) Thành phần:
Mỗi 1ml Thuốc gây tê Marcaine Spinal Heavy 0.5% chứa Bupivacaine HCl 5 mg.
b) Chỉ định:
– Dung dịch tiêm bupivacain được chỉ định để gây tê tại chỗ bằng các cách:
– Gây tê tiêm ngấm qua da, phong bế thần kinh ngoại biên, phong bế TKTW (ngoài màng cứng, khoang cùng) trong gây tê khi phẫu thuật ở người lớn và trẻ em trên 12 tuổi.
– Giảm đau cấp tính ở người lớn và trẻ em trên 1 tuổi.
– Dung dịch truyền ngoài màng cứng được chỉ định truyền liên tục ngoài màng cứng vùng cột sống thắt lưng để giảm đau sau khi đẻ; truyền liên tục ngoài màng cứng để giảm đau sau phẫu thuật.
– Dung dịch tiêm tủy sống được chỉ định gây phong bế khoang dưới nhện (gây tê tủy sống).
– Hỗn dịch liposom của thuốc được tiêm thấm liều đơn ở người lớn để giảm đau tại chỗ sau phẫu thuật; được tiêm để làm rối loạn thần kinh tạm thời các thang độ cảm nhận đau sau phẫu thuật.
– Hiệu quả và an toàn chưa được thiết lập với các phẫu thuật tim mạch khác.
c) Chống chỉ định:
– Quá mẫn với thuốc gây tê tại chỗ nhóm amid.
– Gây mê theo đường tĩnh mạch (phong bế Bier).
– Gây tê phong bế quanh cổ tử cung trong sản khoa (do gây chậm nhịp và đe doạ tính mạng thai nhi).
– Gây tê ngoài màng cứng và tủy sống ở bệnh nhân có tổn thương não lan rộng, khối u, u nang hoặc áp xe có thể làm thay đổi đột ngột lưu nội sọ, gây tác nghẽn dịch não tủy hoặc tuấn hoàn máu, nhiễm trùng tại vị trí đưa thuốc vào tủy sống.
– Gây tê ngoài màng cứng ở bệnh nhân đang có bệnh lý ở hệ TKTW như viêm màng não, viêm tủy xám (bại liệt), xuất huyết nội sọ, thoái hóa tủy cột sống phối hợp do thiếu máu cục bộ, u não, u tủy sống, lao cột sống, sốc tim hoặc sốc giảm thể tích toàn thân, rối loạn đông máu hoặc đang dùng thuốc chống đông.
– Gây tê tủy sống ở bệnh nhân xuất huyết nặng, hạ huyết áp nặng, sốc, rối loạn nhịp tim; nhiễm khuẩn huyết; viêm nhiễm vung chọc kim gây tê; thiếu khối lượng tuần hoàn chưa bù đủ; rối loạn đông máu nặng; dùng các thuốc chống đông chưa đủ thời gian; hẹp van hai lá khít, hẹp van động mạch chủ khít; tăng áp lực nội sọ; suy tim nặng mất bù.
d) Thận trọng:
– Hiệu quả và tính an toàn của thuốc gây tê tại chỗ phụ thuộc vào:
- Liều dùng phù hợp
- Kỹ thuật chính xác
- Các biện pháp phòng ngừa thích hợp
- Sự chuẩn bị sẵn sàng để xử lý các tình huống khẩn cấp
- Thiết bị hồi sức, oxy và thuốc cấp cứu khác cần được chuẩn bị sẵn sàng để dùng ngay.
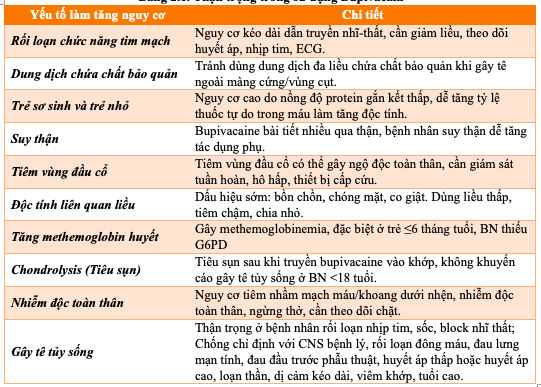
Bảng 2.1. Thận trọng trong sử dụng Bupivacain
e) Liều lượng và cách dùng:
Bảng 2.2. Tóm tắt liều dùng Bupivacaine HCl 0,5% (5 mg/mL) theo lứa tuổi
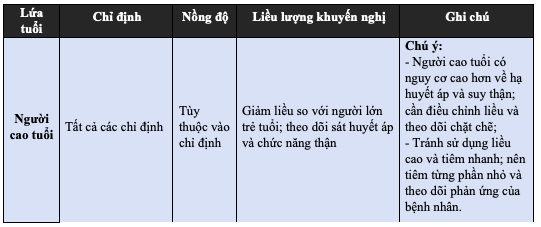
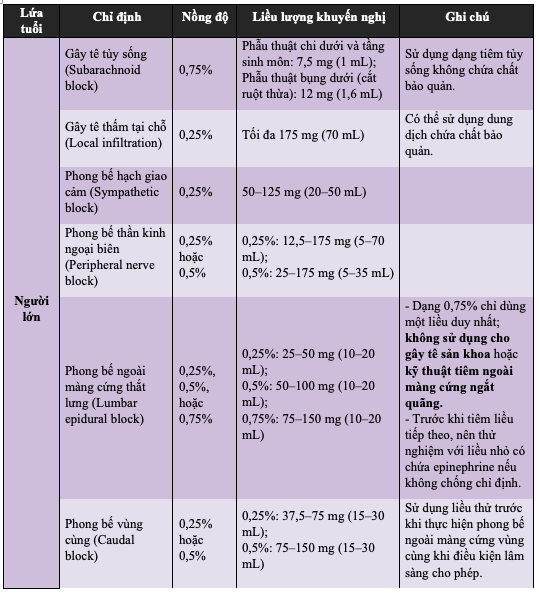
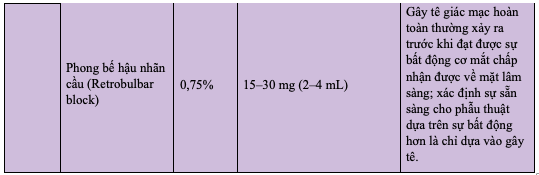
f) Tác dụng không mong muốn:
– Thường gặp:
- Hạ huyết áp
- Buồn nôn, nôn
- Dị cảm, chóng mặt
- Nhịp tim chậm
- Bí tiểu
– Ít gặp: Độc tính trên TKTW (co giật, cảm giác ngứa ran quanh miệng, tê bì ở lưỡi, chứng tăng thính, RL thị lực, mất ý thức, run, xây xẩm, ù tai, loạn ngôn, giật cơ)
– Hiếm gặp:
- Phản ứng dị ứng, sốc phản vệ, song thị
- Bệnh thần kinh, tổn thương thần kinh ngoại biên, viêm màng nhện, liệt 2 chi dưới.
- Ngừng tim, RL nhịp tim
- Ức chế hô hấp
– Đã có báo cáo về tình trạng suy gan, với sự tăng AST, ALT, photphase kiềm và bilirubin có hồi phục sau khi tiềm liều lặp lại hoặc truyền kéo dài bupivacain. Khi xuất hiện suy gan trong quá trình điều trị thì nên ngưng thuốc.
g) Tương tác thuốc:
– Thận trọng khi dùng cùng các thuốc gây mê tại chỗ loại khác hoặc các thuốc/các chất có cấu trúc tương tự nhóm amin do tăng độc tính toàn thân.
– Thận trọng khi dùng chung với thuốc chống loạn nhịp nhóm III.
– Tăng nguy cơ methemoglobin máu khi dùng cùng các thuốc sau:
- Các thuốc gây mê tại chỗ khác (articain, benzocain, bupivacain, lidocain, mepivacain, prilocain, procain,…)
- Các nitrat (nitric oxyd, nitroglycerin,..)
- Các thuốc chống ung thư (cyclophosphamid, flutamid,…)
- Các kháng sinh (acid para-aminosalicylic, dapson,..)
- Thuốc chống sốt rét (cloroquin, primaquin)
- Thuốc chống co giật (phenibarbital, phenytoin, natri valproat)
- Các thuốc khác (paracetamol, metoclopramid, quinin, sulfasalazin)
– Không được gây mê ngoài màng cứng ở BN đang dùng thuốc chống đông. Những BN đang dùng aspirin cũng phải đánh giá lại thười gian chảy máu trước khi gây mê.
– Nguy cơ tăng huyết áp nặng hoặc kéo dài:
- Khi dùng bupivacain đồng thời cùng epinephrin hoặc chất gây co mạch khác không nên dùng cùng các thuốc nhóm ergot do nguy cơ tăng huyết áp nặng.
- Dùng bupivacain chứa chất gây co mạch cần dùng thận trọng ở BN đang dùng thuốc ức chế MAO hoặc thuốc chống trầm cảm ba vòng do có thể gây tăng huyết áp kéo dài
3. Magie sulfat dùng đường tiêm
a) Thành phần:
Mỗi ống Magnesi Sulfat Kabi 15% 10ml có chứa: Magnesium sulfate 1,5g.
b) Chỉ định:
– Điều trị ngừng tim do xoắn đỉnh (TdP)
– Điều trị hạ kali cấp liên quan đến hạ magnesi huyết
– Bổ sung magesi trong quá trình tái cân bằng các chất điện giải
– Bổ sung magesi trong chế độ nuôi ăn qua đường tĩnh mạch
– Phòng và điều trị sản giật
c) Chống chỉ định:
– Quá mẫn với thành phần của thuốc
– Bệnh lý não gan, suy gan hoặc suy thận
– Nên tránh tiêm magnesi sulfat ở những bệnh nhân bị block tim.
d) Thận trọng:
– Cần thận trọng khi sử dụng thuốc cho những bệnh nhân suy giảm chức năng thận. Điều chỉnh liều thích hợp.
– Cần thận trọng khi tiêm magnesi cho những người bị nhược cơ để ngăn ngừa sự trầm trọng của tình trạng này hoặc cơn nhược cơ cấp. Cần đánh giá lợi ích và nguy cơ trước khi bắt đầu điều trị.
– Không nên sử dụng magnesi sulfat cho bệnh nhân hôn mê gan nếu có nguy cơ suy thận.
– Cần theo dói nồng độ calci huyết thanh ở bệnh nhân đang dùng magnesi sulfat.
– Phụ nữ có thai và cho con bú:
- Tính an toàn về việc sử dụng magnesi sulfat chưa được thiết lập. Tuy nhiên, trong trường hợp khẩn cấp khi bệnh nhân bị sản giật có thể sử dụng magnesi sulfat để giảm tình trạng này.
- Không khuyến cáo sử dụng magnesi sulfat trong thời gian mang thai hoặc đang cho con bú trừ trường hợp thật sự cần thiết.
- Magnesi sulfat qua được hàng rào nhau thai. Nên theo dõi nhịp tim thai nhi khi sử dụng ở phụ nữ có thai và nên tránh sử dụng trong vòng 2 giờ khi sinh.
e) Liều lượng và cách dùng:
– Cách dùng:
- Tiêm tĩnh mạch chậm
- Truyền tĩnh mạch (pha loãng trong dung dịch glucose hoặc nước muối)
Bảng 3.1. Liều dùng Magnesi Sulfat Kabi 15% theo chỉ định
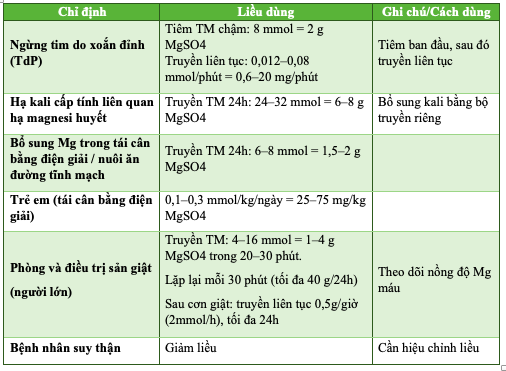
f) Tác dụng không mong muốn:
– Ở những bệnh nhân bị suy giảm chức năng thận, việc tích tụ magnesi có thể gây độc.
– Việc sử dụng magnesi quá mức dẫn đến tăng magnesi huyết. Các triệu chứng tăng magnesi huyết có thể bao gồm buồn nôn, nôn mửa, đỏ bừng da, khát, hạ huyết áp do giãn mạch ngoại vi, buồn ngủ, lú lẫn, mất phản xạ gân và suy hô hấp do phong bế thần kinh cơ, nhược cơ, suy hô hấp, loạn nhịp tim, hôn mê và ngừng tim.
– Phản ứng quá mẫn. Giảm calci huyết.
g) Tương tác thuốc:
– Tương tác với các thuốc khác:
- Thuốc giãn cơ: muối magnesi đường tiêm làm tăng tác dụng của thuốc giãn cơ không khử cực như tubocurarin.
- Các thuốc chẹn kênh calci như nifedipin hoặc nimodipin hiếm khi dẫn đến sự mất cân bằng ion canxi và có thể dẫn đến bất thường chức năng cơ. Hạ huyết áp sâu đã được ghi nhận ở hai phụ nữ được dùng nifedipin.
- Cần thận trọng khi sử dụng muối magnesi cho những người đang điều trị với glycosid tim. Việc sử dụng muối magnesi đường tiêm có thể làm tăng tác dụng của thuốc phong bế thần kinh cơ hoặc các thuốc ức chế thần kinh trung ương.
- Các thuốc ức chế thần kinh trung ương: Khi dùng barbiturat, opiat, thuốc gây mê toàn thân, hoặc các thuốc ức chế thần kinh trung ương khác cùng với magnesi sulfat, liều lượng của các thuốc này cần phải được chỉnh giảm và các tác dụng ức chế thần kinh trung ương.
- Các tác nhân kháng khuẩn: Tác dụng phong bế thần kinh cơ của magnesi được tăng lên với các kháng sinh aminoglycosid có thể tăng tương tác.
– Các loại tương tác khác:
- Magnesi có thể gây ra tác dụng ức chế thần kinh cơ nghiêm trọng và không thể đảo ngược.
- Sử dụng magnesi có thể giúp làm giảm các tác động kích thích cơ khi bị ngộ độc bari.
4. Pethidin – Opioid
Hình 4. Pethidine-hameln 50 mg/ml
a) Thành phần:
Mỗi ống 2 ml dung dịch thuốc tiêm Pethidine-Hameln 50mg/ml chứa: Pethidin hydrochlorid 100mg.
b) Chỉ định:
– Giảm đau vừa và đau nặng.
– Giảm đau trong sản khoa.
– Dùng trong chuẩn bị gây mê.
– Thuốc phụ trợ cho gây mê.
c) Chống chỉ định:
Không dùng Pethidine-hameln 50 mg/ml đối với bệnh nhân:
- Mẫn cảm với Pethidin hay bất cứ thành phần tá dược nào của thuốc.
- Bệnh gan nặng, suy chức năng gan nặng có kèm theo rối loạn về đường mật.
- Suy thận nặng.
- Suy hô hấp, bệnh phổi nghẽn mạn tính, hen phế quản.
- Tăng áp lực nội sọ, tổn thương não.
- Lú lẫn, kích động, co giật.
- Đau bụng chưa có chẩn đoán.
- Điều trị đồng thời với chất ức chế MAO hoặc trong 14 ngày sau khi kết thúc điều trị.
- Trẻ dưới 16 tuổi.
Phụ nữ mang thai và đang cho con bú:
– Phụ nữ mang thai:
- Không được dùng Pethidine-hameln 50 mg/ml trong thời kỳ mang thai, đặc biệt là 3 tháng đầu của thai kỳ và trong khi sinh, do chưa có đầy đủ dữ liệu lâm sàng. Nên tránh sử dụng Pethidin lâu dài trong suốt thời kỳ mang thai, bởi vì có thể dẫn đến quen thuốc ở trẻ và triệu chứng cai thuốc sau khi sinh.
- Trong khi sinh, pethidin chỉ được dùng tiêm bắp ở liều thấp nhất có thể. Pethidin không làm giảm co thắt bình thường của tử cung.
- Sau khi dùng pethidin trong khi sinh: Có thể gây ức chế hô hấp ở trẻ sơ sinh do pethidin đi qua nhau thai (ảnh hưởng này phụ thuộc vào liều dùng và thời gian).
– Phụ nữ đang cho con bú: Pethidin và chất chuyển hóa của nó norpethidin đi vào sữa mẹ. Do tác dụng phụ nghiêm trọng có thể xảy ra ở trẻ bú mẹ, cần phải cân nhắc lợi ích của việc cho con bú sữa mẹ với lợi ích của việc điều trị cho người mẹ, và quyết định ngừng nuôi con bằng sữa mẹ hoặc ngừng điều trị với pethidin.
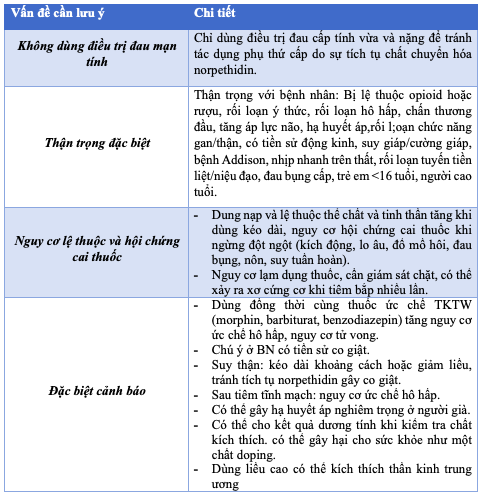
d) Thận trọng:
Bảng 4.1. Thận trọng khi sử dụng Pethidine
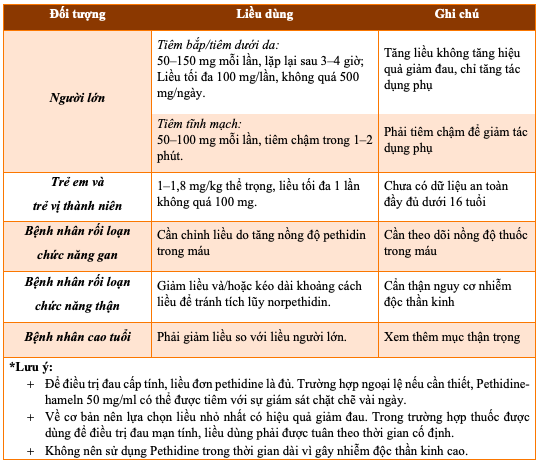
e) Liều lượng và cách dùng:
Bảng 4.2. Liều dùng Pethidine theo đối tượng cụ thể
(1 ống 2 ml dung dịch thuốc tiêm chứa 100 mg pethidin hydroclorid)
f) Tác dụng không mong muốn:
– Thường gặp và rất thường gặp:
- Da: Phản ứng tại chỗ sau khi tiêm.
- Tiêu hóa: Buồn nôn, nôn.
- Miễn dịch: Tăng nồng độ histamin trong huyết tương, kèm theo giảm huyết áp, nhịp tim nhanh, ban đỏ, tăng nồng độ adrenalin trong huyết tương.
– Ít gặp
- TKTV: Lú lẫn, lo âu, tình trạng kích động, cơn động kinh, run, co giật cơ, ảo giác (thường gặp ở bệnh nhân suy thận hoặc dùng thuốc với liều cao).
- Tiêu hóa: Táo bón.
– Hiếm gặp và rất hiếm gặp: Phản ứng quá mẫn toàn thân, phản ứng phản vệ.
– ADR dài ngày: Nghiện thuốc. Đối với bệnh nhân bị đau được điều trị với pethidin và được xác nhận là nghiện thuốc, cần phải đánh giá về ý định tự sát, điều trị các bệnh tâm thần đồng thời và đánh giá tình các yếu tố làm nhiên cứu xấu đi nhanh. Nhân viên y tế phải được huấn luyện về sử dụng thuốc giảm đau có tính chất giống thuốc phiện và về khái niệm nghiện thuốc.
g) Tương tác thuốc:
– Nồng độ chất chuyển hóa norpethidin trong huyết tương có thể tăng bởi ritonavir, do đó thận trọng khi dùng đồng thời pethidin và ritonavir.
– Pethidin chuyển hóa qua gan có thể tăng bởi phenytoin, làm giảm thời gian bán thải và sinh khả dụng của pethidin, tăng norpethidin → thận trọng khi dùng chung với phenytoin.
– Cimetidin làm giảm độ thanh thải và thể tích phân bố của pethidin → thận trọng khi dùng với cimetidin.
– Dùng pethidine-hameln với rượu, barbiturat hoặc thuốc ức chế thần kinh trung ương → tăng tác dụng ức chế, cần thận trọng.
– Pethidin dùng chung với phenothiazin → tăng nguy cơ hạ huyết áp. Điều trị lâu dài với phenobarbital → tăng chuyển hóa pethidin.
-Thuốc đối kháng thụ thể opiat (pentazocin, nalbuphin, buprenorphin) → giảm tác dụng giảm đau, gây triệu chứng cai thuốc.
– Thận trọng khi phối hợp với các thuốc giảm đau mạnh và thuốc chống co giật.
– Có báo cáo về tương tác nghiêm trọng trên hệ thần kinh trung ương, hô hấp, tuần hoàn khi dùng sau thuốc ức chế MAO chưa quá 14 ngày.
– Báo cáo hội chứng serotonin: kích động, tim nhanh, tiêu chảy, run, sốt cao, hôn mê, suy hô hấp, hạ huyết áp.
5. Midazolam IV – Thuốc hướng thần
Hình 5. Midazolam
a) Thành phần:
Ống 1 mg/ml; 2 mg/ml; 5 mg/ml dùng tiêm, truyền tĩnh mạch; tiêm bắp hoặc dùng qua đường trực tràng.
b) Chỉ định:
– Bình thần còn ý thức trước và trong khi làm thủ thuật để chẩn đoán, điều trị kèm gây tê hoặc không.
– Tiền mê.
– Khởi mê (hiếm khi sử dụng)
– Bình thần trong gây mê phối hợp.
– Bình thần trong đơn vị chăm sóc tích cực.
c) Chống chỉ định:
– Quá mẫn với benzodiazepin.
– Sốc hoặc hôn mê hoặc nhiễm độc rượu cấp, kèm theo cá dấu hiệu nặng đe dọa tính mạng.
– Glaucoma góc đóng cấp tính.
– Suy hô hấp nặng.
d) Thận trọng:
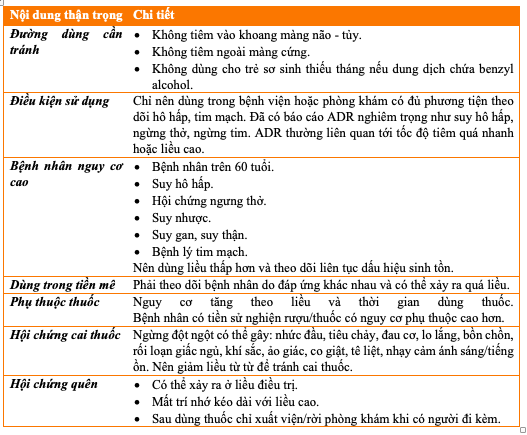
Bảng 5.1. Lưu ý và thận trọng khi dùng Midazolam
e) Liều lượng và cách dùng:
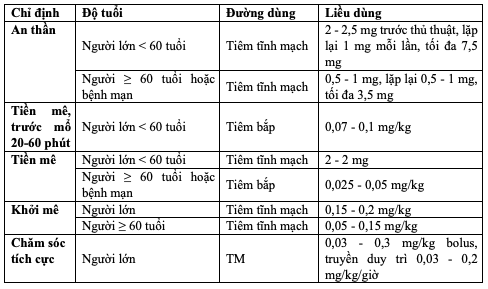
Bảng 5.2 Liều dùng Midazolam theo đối tượng chỉ định
f) Tác dụng không mong muốn:
– Midazolam có thể gây phụ thuộc thuốc ngay ở liều điều trị. Đã có báo cáo về trường hợp lạm dụng thuốc.
– Ngừng thuốc đột ngột sau khi sử dụng dài ngày có thể gây ra hội chứng cai thuốc.
- Thường gặp: Hạ huyết áp; Phản ứng tại chỗ (viêm tắc tĩnh mạch, đau, buồn nôn và nôn sau phẫu thuật, nấc, ngừng thở).
- Ít gặp: Chóng mặt; Mạch nhanh; Lú lẫn.
- Hiếm gặp: Ức chế hô hấp, quá mẫn bao gồm cả phản vệ và nổi mẩn (mày đay); Động kinh cơn lớn, run cơn, khoái cảm, tăng hoạt động, kích dộng và hành vi gây hấn.
– Cách xử lí ADR: Có thể cân nhắc giảm liều hoặc ngừng thuốc, nếu cần có thể dùng flumazenil.
g) Tương tác thuốc:
Bảng 5.3. Midazolam và tương tác thuốc

6. Digoxin (chỉ dùng tủ trực)
Hình 6. Digoxin Qualy 0,25 mg
a) Thành phần:
Digoxin 0,25mg
b) Chỉ định:
– Một số thể loạn nhịp trên thất, đặc biệt là cuồng động nhĩ và rung nhĩ mạn tính.
– Suy tim mạn tính có rối loạn chức năng tâm thu
– Suy tim kèm theo rung nhĩ.
c) Chống chỉ định:
– Nghẽn tim hoàn toàn ngắt quãng hoặc nghẽn nhĩ thất độ 2, đặc biệt với người có tiền sử Stokes-Adams.
– Loạn nhịp tim do ngộ độc digitalis.
– Loạn nhịp trên thất kèm theo đường dẫn truyền phụ nhĩ thất, như trong hội chứng Wolff-Parkinson-White, trừ khi đã xem xét các đặc điểm điện sinh lý của đường dẫn truyền phụ và các ảnh hưởng có hại có thể xảy ra của digoxin.
– Chống chỉ định dùng digoxin khi bệnh nhân nghi ngờ hoặc có đường dẫn truyền phụ và không có tiền sử loạn nhịp trên thất trước đó.
– Rung thất hoặc nhịp nhanh thất.
– Bệnh cơ tim phì đại tắc nghẽn, trừ trường hợp có đồng thời rung nhĩ và suy tim nhưng cần thận trọng khi sử dụng.
– Bệnh viêm màng ngoài tim co thắt, trừ trường hợp kiểm soát rung nhĩ hoặc cải thiện rối loạn tâm thu cần thận trọng khi sử dụng.
– Quá mẫn với các digitalis khác.
d) Thận trọng:
Bảng 6.1. Thận trọng trong sử dụng Digoxin
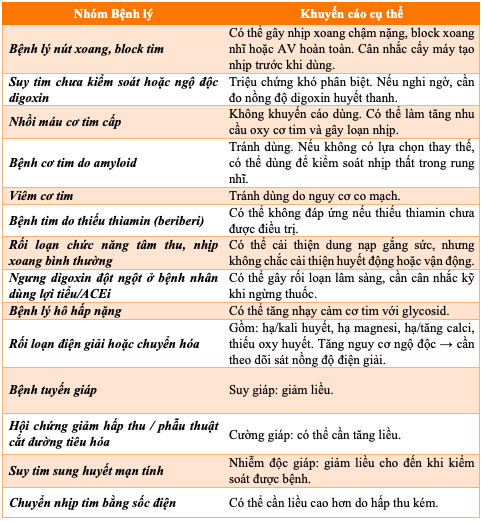
e) Liều lượng và cách dùng:
– Cách dùng:
- Ưu tiên đường uống.
- Tiêm tĩnh mạch: chỉ dùng khi cần tác dụng nhanh hoặc không uống được.
- Tiêm chậm ít nhất 5 phút hoặc truyền tĩnh mạch trong 10–20 phút để tránh co mạch toàn thân.
- Không tiêm bắp nếu không bắt buộc (do gây đau); nếu tiêm, phải tiêm sâu và xoa bóp vùng cơ.
- Không vượt quá: 500 mcg (2 ml) ở người lớn/lần, 200 mcg (2 ml) ở trẻ em/lần.
– Liều dùng:
- Do digoxin có khoảng điều trị hẹp, khi lựa chọn chế độ liều của digoxin, cần xem xét các yếu tố có ảnh hưởng quan trọng đến nồng độ thuốc, gồm có thể trọng (lý tưởng là tính theo thể trọng khô – Lean body weight), tuổi, chức năng thận và các thuốc dùng kèm. Có thể chọn chế độ dùng gồm liều nạp tiếp nối bằng liều duy trì hoặc bắt đầu ngay bằng liều duy trì.
- Trong các trường hợp cấp cứu, cần nhanh chóng đạt được nồng độ điều trị, chế độ dùng có liều nạp được khuyên dùng. Ở người đã dùng glycosid trợ tim trong vòng 2 tuần trước đó, có thể cần giảm liều digoxin và không khuyến cáo dùng liều nạp đường tĩnh mạch.
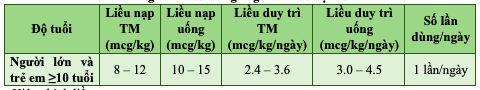
- Liều dùng được khuyến cáo dưới đây chỉ là cơ sở ban đầu, cần hiệu chỉnh theo đáp ứng và khả năng dung nạp của người bệnh. Liều nạp (liều tấn công – digitalis nhanh): Tổng liều trong 24 giờ được khuyến cáo theo từng độ tuổi như sau:
Bảng 6.2. Liều dùng Digoxin theo độ tuổi
– Hiệu chỉnh liều
- Hiệu chỉnh liều mỗi 2 tuần dựa trên đáp ứng lâm sàng, nồng độ thuốc trong huyết thanh và độc tính.
- Có thể tính liều duy trì cho bệnh nhân theo công thức sau nếu bệnh nhân có dùng liều nạp:
Liều duy trì = liều nạp × (% thải trừ hàng ngày / 100).
Trong đó: - Giá trị liều nạp là tổng liều nạp thực tế mà bệnh nhân đã sử dụng trong 24 giờ trước đó.
- Giá trị % thải trừ hàng ngày = 14 + Clcr / 5; trong đó Clcr (ml/phút) là độ thanh thải creatinin hiệu chuẩn cho 70 kg cân nặng hoặc 1,73 m² bề mặt cơ thể, tính bằng công thức:
- Clcr nam = (140 – tuổi) / Nồng độ creatinin huyết tương (mg/dl).
- Clcr nữ = (140 – tuổi) × 88,4 / Nồng độ creatinin huyết tương (micromol/lít).
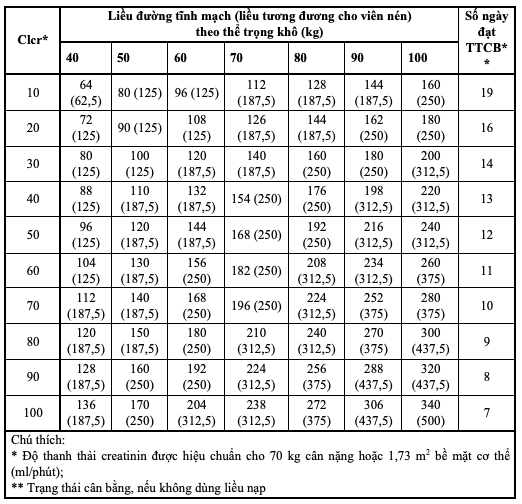
- Hiệu chỉnh liều theo chức năng thận và cân nặng lý tưởng:
- Liều duy trì cần được tính dựa trên chức năng thận, hiệu chỉnh theo thể trọng khô, có trong các bảng sau:
Bảng 6.3. Tổng liều digoxin trong 24 giờ ở
Người lớn và trẻ em ≥ 10 tuổi: liều duy trì dùng 1 lần/ngày
Bảng 6.4. Điều chỉnh liều digoxin trên những đối tượng khác

– Trường hợp cần theo dõi nồng độ thuốc trong huyết tương:
- Khi nghi ngờ có tuân thủ kém, đáp ứng kém hay suy giảm đáp ứng không rõ lý do.
- Chức năng thận dao động.
- Khi chưa biết bệnh nhân đã dùng glycosid trợ tim trước đó hay chưa.
- Khi nghi ngờ có tương tác thuốc và để khẳng định độc tính trên lâm sàng.
- Không cần theo dõi nồng độ thuốc ở những bệnh nhân có đáp ứng lâm sàng tốt với liều thông thường và không có dấu hiệu hoặc triệu chứng ngộ độc.
- Cần xem xét đồng thời với các dữ liệu khác trên lâm sàng của bệnh nhân. Một số yếu tố có thể ảnh hưởng đến đáp ứng với digoxin và do đó việc biện giải kết quả định lượng digoxin cần xét đến các đặc điểm bao gồm chức năng thận, tuổi, bệnh lý tuyến giáp, sự tuân thủ của bệnh nhân, tương tác thuốc và rối loạn điện giải. Vai trò của định lượng nồng độ digoxin huyết tương trong chẩn đoán độc tính ở trẻ em là chưa rõ ràng.
– Những điều lưu ý khi theo dõi nồng độ thuốc trong huyết tương:
- Digoxin là thuốc có khoảng điều trị hẹp.
- Mẫu máu cho định lượng digoxin nên được lấy ở thời điểm ít nhất 6 giờ sau lần đưa thuốc trước đó (thường từ 8 – 12 giờ và tốt nhất là ngay trước khi dùng liều kế tiếp).
- Nồng độ điều trị của digoxin trong huyết tương ở người lớn thường là 0,5 – 2 nanogam/ml.
- Độc tính trên người trưởng thành thường liên quan đến nồng độ digoxin trong huyết tương ở trạng thái ổn định cao hơn 2 nanogam/ml; tuy nhiên, độc tính cũng có thể xảy ra với nồng độ thấp hơn.
- Ngưỡng nồng độ điều trị hoặc gây độc với mỗi bệnh nhân là khác nhau tùy thuộc vào nhiều yếu tố như cân bằng điện giải, cân bằng acid – base, các thuốc dùng đồng thời, tình trạng tuyến giáp hay các bệnh mắc kèm khác. Nồng độ thuốc nên được biện giải đồng thời với đặc điểm lâm sàng tổng thể của bệnh nhân. Không sử dụng giá trị định lượng nồng độ digoxin như một cơ sở duy nhất để hiệu chỉnh liều. Kết quả định lượng có thể ảnh hưởng bởi sự khác nhau về khả năng dụng của các chế phẩm, sự co mặt của các chất có hoạt tính miễn dịch giống digoxin, ở bệnh nhân suy thận, suy gan, phụ nữ mang thai, trẻ sơ sinh, và khác nhau giữa các cơ sở xét nghiệm.
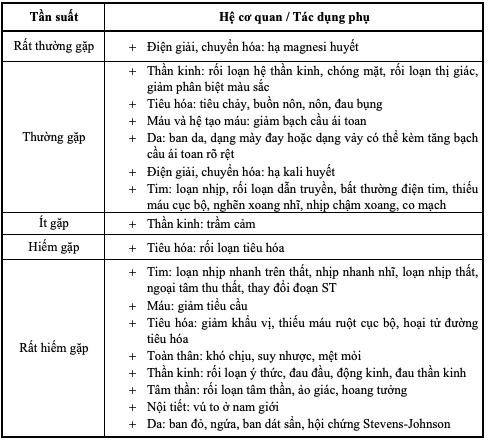
f) Tác dụng không mong muốn:
Bảng 6.6. Tác dụng phụ Digoxin
g) Tương tác thuốc:
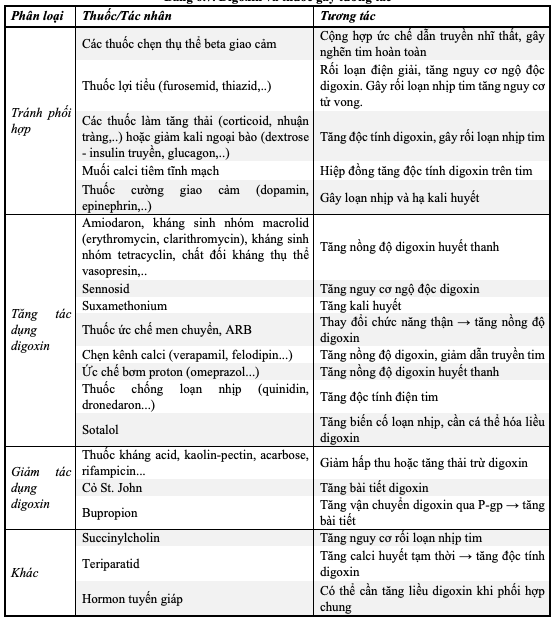
Do có khoảng điều trị hẹp, tương tác thuốc tiềm tàng nguy cơ gây ngộ độc digoxin và do đó, cần lưu ý thông tin tương tác của tất cả các thuốc khi dùng đồng thời với thuốc này.
Bảng 6.7. Digoxin và thuốc gây tương tác
7. Gliclazide (Sulfonylurea)
Hình 7. Diamicron MR 30 mg (trái) và 60 mg (phải)
a) Thành phần:
Một viên nén chứa 30 mg hoặc 60 mg gliclazid dưới dạng phóng thích có kiểm soát.
b) Chỉ định:
Đái tháo đường không phụ thuộc insulin (ĐTĐ tuýp 2) ở người lớn, khi chế độ dinh dưỡng, thể dục và giảm cân đơn thuần không đủ để kiểm soát đường huyết.
c) Chống chỉ định:
Thuốc chống chỉ định trong trường hợp:
• Quá mẫn với gliclazid hoặc với bất cứ thành phần tá dược, các thuốc khác thuộc nhóm sulfonylurea, các sulfonamid,
• Đái tháo đường tuýp 1;
• Trạng thái tiền hôn mê hoặc hôn mê đái tháo đường; nhiễm toan ceton do đái tháo đường,
• Suy thận hoặc suy gan nặng: trong những trường hợp này đề nghị sử dụng insulin,
• Điều trị bằng miconazole,
• Cho con bú.
• Nhiễm khuẩn nặng, chấn thương nặng, phẫu thuật lớn
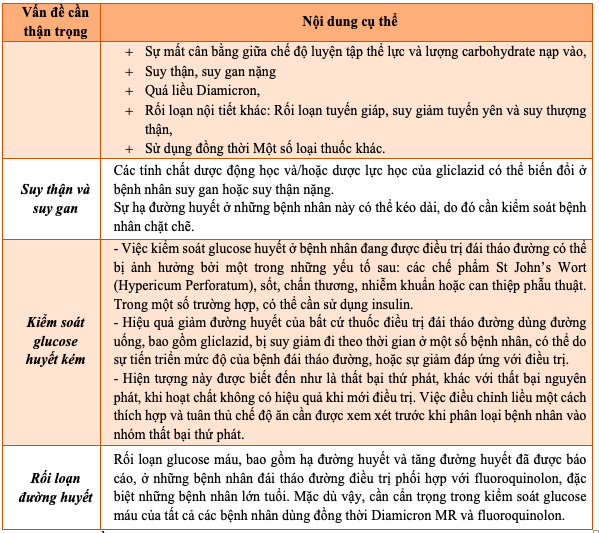
d) Thận trọng:
Bảng 7.1 Thận trọng trong sử dụng Gliclazide

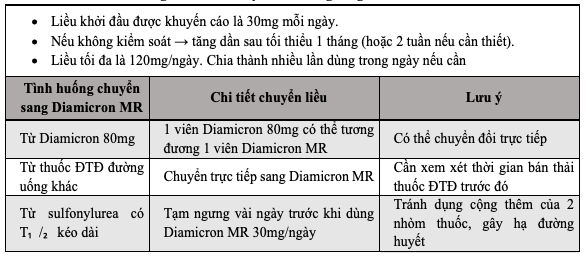
e) Liều lượng và cách dùng:
– Cách dùng:
• Đường uống
• Dùng cùng bữa ăn (dạng MR nên được dùng trong bữa sáng). Có thể bẻ đôi viên thuốc 60 mg (MR), viên thuốc 30 mg (MR) phải nuốt nguyên viên. Dạng MR không được nhai hoặc nghiền.
– Liều hàng ngày có thể thay đổi từ 1 đến 4 viên mỗi ngày (30 tới 120 mg). Nếu quên một liều, không được tăng liều ở lần uống tiếp sau đó.
– Tương tự với các thuốc hạ đường huyết khác, liều dùng cần được điều chỉnh theo mức đáp ứng chuyển hóa của từng bệnh nhân cụ thể (mức đường huyết, HbA1c)
Bảng 7.2. Cách chuyển liều dùng sang Diamicron MR
Bảng 7.3. Liều dùng theo đối tượng
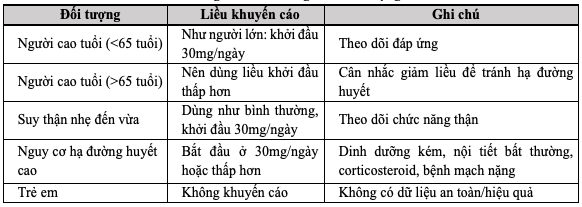
f) Tác dụng không mong muốn:
Bảng 7.4. Tác dụng phụ thuốc Diamicron MR
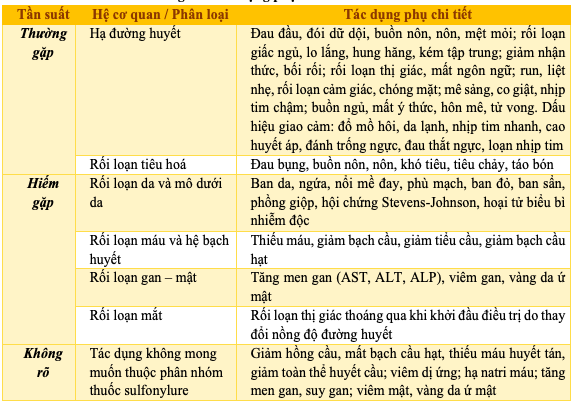
g) Tương tác thuốc:
Bảng 7.5. Tương tác thuốc Diamicron MR
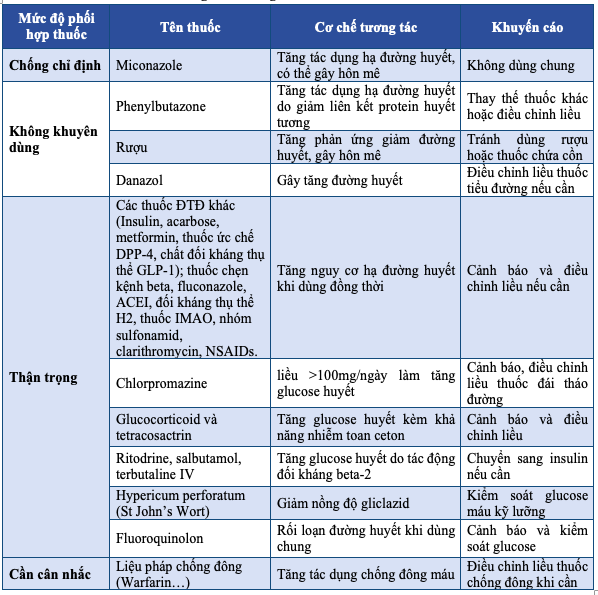
8. Metformin
a) Thành phần:
– Mỗi viên nén bao phim Metformin EG chứa 500mg metformin hydrochloride.
– Mỗi viên nén bao phim Metformin 850 chứa 850mg metformin hydrochloride
b) Chỉ định:
– Điều trị bệnh đái tháo đường không phụ thuộc insulin (typ II), khi chế độ ăn kiêng và luyện tập không đủ kiểm soát đường huyết.
– Có thể phối hợp với thuốc sulfonylure nếu cần thiết.
c) Chống chỉ định:
– Không dùng thuốc cho bệnh nhân đái tháo đường tuýp 1
– Quá mẫn với các hoạt chất hoặc với bất kỳ tá dược nào của thuốc.
– Bất kỳ loại nhiễm toan chuyển hóa cấp tính nào (như nhiễm toan lactic, nhiễm toan ceton do đái tháo đường)
– Suy thận nặng (eGFR < 30 ml/phút/1,73 m2).
– Suy gan.
– Bệnh hô hấp nặng với giảm oxygen huyết, bệnh tim mạch nặng.
– Nhiễm khuẩn nặng, nhiễm khuẩn huyết, chấn thương hoặc hoại thư.
– Nghiện rượu, thiếu dinh dưỡng
– Phụ nữ mang thai.
d) Thận trọng:
– Cần khuyến cáo điều tiết chế độ ăn. Điều trị bằng metformine chỉ được coi là hỗ trợ, không phải để thay thế cho việc điều tiết chế độ ăn hợp lí.
– Thận trọng sử dụng khi lái xe, vận hành máy móc do có thể giảm đường huyết.
– Phụ nữ cho con bú: Cân nhắc ngừng cho con bú hoặc ngừng thuốc.
– Nguy cơ nhiễm toan lactic liên quan đến metformine bao gồm: Tử vong, giảm thân nhiệt, tụt huyết áp, loạn nhịp chậm kéo dài.
– Một số triệu chứng không điển hình của nhiễm toan lactic:
• Khó chịu
• Đau cơ
• Suy hô hấp
• Lơ mơ
• Đau bụng
Bảng 8.1. Yếu tố nguy cơ nhiễm toan lactic của Metformin

e) Liều lượng và cách dùng:
Cách dùng: Đường uống. Dùng cùng bữa ăn (trong bữa ăn hoặc ngay sau ăn) để giảm kích ứng đường tiêu hóa.
Bảng 8.2. Liều dùng Metformin 500mg hoặc 850mg
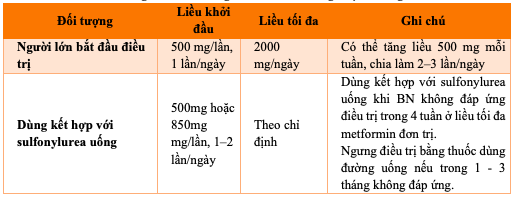
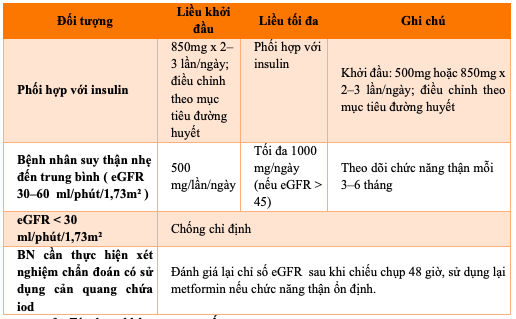
f) Tác dụng không mong muốn:
ADR thường gặp nhất là về tiêu hóa. Những tác dụng này liên quan đến liều và thường xảy ra vào lúc bắt đầu điều trị, nhưng thường là nhất thời.
– Thường gặp, ADR > 1/100
• Tiêu hóa: Tiêu chảy (10 – 53%), buồn nôn, nôn (7 – 25%), đầy hơi (12%), khó tiêu (7%), chướng bụng, phân không bình thường, táo bón, ợ nóng, rối loạn vị giác.
• Thần kinh trung ương: Nhức đầu (6%), ớn lạnh, chóng mặt.
• Cơ – xương: Yếu cơ (9%).
• Hô hấp: Khó thở, nhiễm khuẩn đường hô hấp trên.
• Da: Ban.
– Ít gặp, 1/1000 < ADR < 1/100
• Nhiễm toan lactic (rất hiếm gặp), thiếu máu hồng cầu khổng lồ, viêm phổi.
g) Tương tác thuốc:
– Không nên dùng đồng thời: Cinetidin, ranitidin, trimethoprim, vancomycin.
– Thận trọng khi dùng chung: Thuốc lợi tiểu, corticosteroid, thuốc cản quang iod, phenyltoin, thuốc chống trầm cảm, isoniazid
9. Xigduo XR 10mg/500mg (Dapagliflozin, Metformin)
a) Thành phần:
Mỗi viên phóng thích kéo dài chứa Dapagliflozin 10 mg, Metformin HCL 500 mg.
b) Chỉ định:
Xigduo XR được dùng cho bệnh nhân đái tháo đường tuýp 2 trong những trường hợp:
– Bệnh nhân chưa kiểm soát được đường huyết với metformin ở liều dung nạp tối đa hoặc đang dùng riêng lẻ dapagliflozin và metformin.
– Phối hợp với các thuốc hạ đường huyết khác, kể cả insulin ở bệnh nhân chưa kiểm soát tốt đường huyết với metformin và các thuốc này.
c) Chống chỉ định:
– Không khuyến cáo dùng XIGDUO XR ở bệnh nhân ĐTĐ tuýp 1
– Quá mẫn với các hoạt chất hoặc với bất kỳ tá dược nào của thuốc.
– Bất kỳ loại nhiễm toan chuyển hóa cấp tính nào (như nhiễm toan lactic, nhiễm toan ceton do đái tháo đường)
– Tiền hôn mê do đái tháo đường
– Suy thận nặng (GFR < 30 mL/phút).
– Các tình trạng cấp tính có khả năng ảnh hưởng tới chức năng thận, chẳng hạn như: Mất nước, nhiễm trùng nặng, sốc.
– Bệnh cấp tính hoặc mạn tính có thể gây thiếu oxy mô, như: Suy tim hoặc suy hô hấp, mới bị nhồi máu cơ tim, sốc.
– Suy gan.
– Ngộ độc rượu cấp tính, nghiện rượu.
d) Thận trọng:
Bảng 9.1. Thận trọng trong sử dụng XIGDUO XR

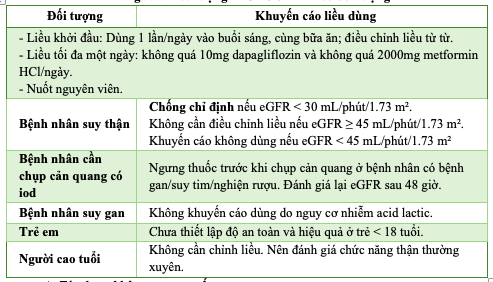
f) Liều lượng và cách dùng:
Bảng 9.2. Liều lượng XIGDUO XR theo đối tượng
g) Tác dụng không mong muốn:
Metformin
• Giảm hấp thu Vitamin B12
• Nhiễm toan lactic
• Miệng có vị kim loại
• Đầy hơi, buồn nôn, tiêu chảy, đau bụng, mất ngon
• Chức năng gan bất thường hoặc viêm gan
• Phản ứng trên da: ban đỏ, ngứa, mày đay
Dapagliflozin
• Nhiễm khuẩn nấm niệu – sinh dục
• Nguy cơ toan ceton đái tháo đường (DKA)
• Viêm mô hoại tử vùng đáy chậu (hội chứng Fournier)
• Giảm thể tích nội mạch
h) Tương tác thuốc:
Bảng 9.3. Tương tác thuốc XIGDUO XR

10. Stilaren 50mg + 850mg (Vildagliptin, Metformin)
a) Thành phần:
Mỗi viên nén bao phim chứa 50mg vildagliptin và 850mg metformin HCl.
b) Chỉ định:
Stilaren được dùng cho bệnh nhân đái tháo đường tuýp 2 (T2D) trong những trường hợp:
– Ở những bệnh nhân chưa kiểm soát được đường huyết với metformin ở liều dung nạp tối đa hoặc đang dùng riêng lẻ vildagliptin và metformin.
– Phối hợp với sulphonylurea (SU): liệu pháp điều trị 3 thuốc như một thuốc bổ trợ cho chế độ ăn và luyện tập khi metformin và SU không kiểm soát hiệu quả đường huyết.
– Phối hợp với insulin như một thuốc bổ trợ cho chế độ ăn và luyện tập khi dùng insulin liều duy trì ổn định và metformin đơn trị không kiểm soát hiệu quả đường huyết.
c) Chống chỉ định:
– Stilaren không phải thuốc thay thế insulin dùng cho bệnh nhân cần insulin. Không dùng thuốc này cho bệnh nhân đái tháo đường tuýp 1.
– Quá mẫn với các hoạt chất hoặc với bất kỳ tá dược nào của thuốc.
– Bất kỳ loại nhiễm toan chuyển hóa cấp tính nào (như nhiễm toan lactic, nhiễm toan ceton do đái tháo đường)
– Tiền hôn mê do đái tháo đường
– Suy thận nặng (GFR < 30 mL/phút).
– Các tình trạng cấp tính có khả năng ảnh hưởng tới chức năng thận, chẳng hạn như: Mất nước, nhiễm khuẩn nặng, sốc, dùng thuốc cản quang chứa iod đường tĩnh mạch.
– Bệnh cấp tính hoặc mạn tính có thể gây thiếu oxy mô, chẳng hạn như: Suy tim hoặc suy hô hấp, mới bị nhồi máu cơ tim, sốc.
– Suy gan; Ngộ độc rượu cấp tính, nghiện rượu.
– Phụ nữ đang cho con bú.
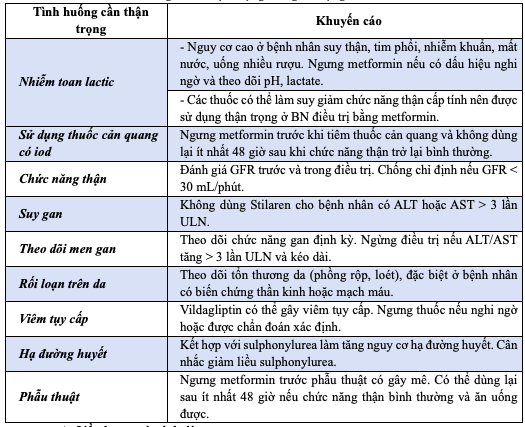
d) Thận trọng:
Bảng 10.1 Thận trọng trong sử dụng Stilaren
e) Liều lượng và cách dùng:
– Cách dùng:
• Stilaren dùng đường uống
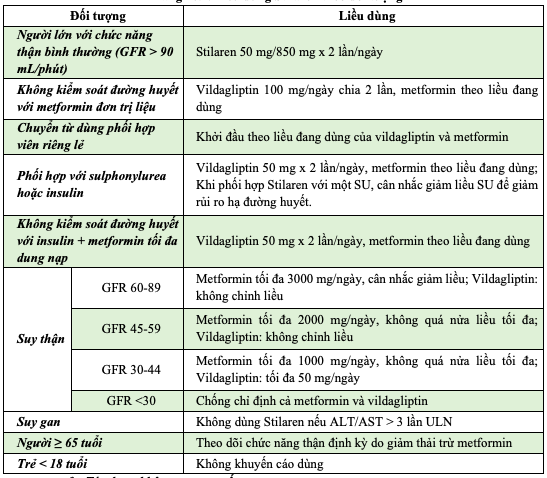
• Nên dùng vào bữa sáng để giảm tác dụng phụ trên đường tiêu hóa của metformin.
Bảng 10.2. Liều dùng Stilaren theo đối tượng
f) Tác dụng không mong muốn:
Metformin
• Giảm hấp thu Vitamin B12
• Nhiễm toan lactic
• Miệng có vị kim loại
• Đầy hơi, buồn nôn, tiêu chảy, đau bụng, mất ngon
• Chức năng gan bất thường hoặc viêm gan
• Phản ứng trên da: ban đỏ, ngứa, mày đay
Vildagliptin
• Thường gặp: Chóng mặt.
• Ít gặp: Nhức đầu; Hạ đường huyết; Táo bón; Phù ngoại vi; Đau khớp
• Rất hiếm gặp: Nhiễm khuẩn hô hấp trên; Viêm mũi họng
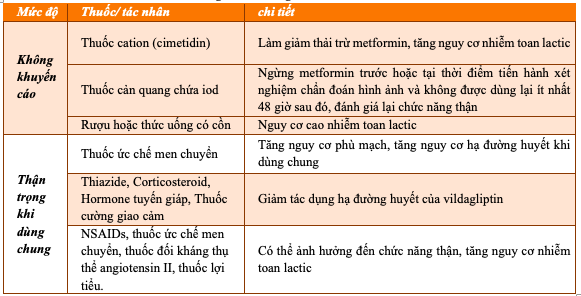
g) Tương tác thuốc:
Bảng 10.3. Tương tác thuốc Stilaren
11. Janumet 50mg+500mg / 50mg+850mg (Sitagliptin, Metformin)
Hình 11. JANUMET – sitagliptin và metformin 50mg/500mg
a) Thành phần:
Mỗi viên nén bao phim chứa 50mg sitagliptin dạng base tự do và 500mg metformin HCl / 50mg sitagliptin dạng base tự do và 850mg metformin HCl.
b) Chỉ định:
– JANUMET được dùng như liệu pháp ban đầu để cải thiện kiểm soát đường huyết ở bệnh nhân đái tháo đường typ 2 không kiểm soát tốt với chế độ ăn kiêng và vận động thể lực.
– JANUMET được dùng như liệu pháp hỗ trợ để cải thiện kiểm soát đường huyết ở những bệnh nhân chưa được kiểm soát đường huyết khi dùng metformin đơn độc ở liều tối đa dung nạp được hoặc những bệnh nhân đã dùng liệu pháp kết hợp sitagliptin với metformin.
– JANUMET được dùng trong trị liệu kết hợp với sulfonylurea ở bệnh nhân đái tháo đường typ 2 chưa kiểm soát đường huyết với bất kỳ 2 trong số 3 thuốc sau đây: metformin, sitagliptin hoặc sulfonylurea.
– JANUMET được dùng trong trị liệu kết hợp 3 thuốc với chất chủ vận PPARγ (nhóm thuốc thiazolidinediones) ở bệnh nhân đái tháo đường typ 2 chưa kiểm soát được đường huyết với bất kỳ 2 trong số 3 thuốc sau đây: metformin, sitagliptin hoặc chất chủ vận PPARγ.
– JANUMET được dùng trong liệu pháp kết hợp với insulin.
c) Chống chỉ định:
– Chống chỉ định dùng JANUMET (sitagliptin phosphate/metformin HCl) ở bệnh nhân:
• Bệnh nhân suy thận nặng (eGFR < 30 mL/phút/1,73 m²).
• Bệnh nhân có tiền sử quá mẫn với sitagliptin phosphate, metformin hydrochloride hoặc bất kỳ thành phần nào khác của JANUMET.
• Bệnh nhân toan chuyển hóa cấp tính hoặc mạn tính, bao gồm cả nhiễm toan ceton do tiểu đường, có hoặc không hôn mê.
• Bệnh cấp hoặc mãn tính làm tăng tình trạng giảm oxy mô như: Suy tim, suy hô hấp, cơn nhồi máu cơ tim, shock.
• Suy gan; Ngộ độc rượu cấp, nghiện rượu.
• Phụ nữ cho con bú.
– Nên ngưng JANUMET tạm thời ở bệnh nhân được chụp X quang có tiêm thuốc cản quang gốc iod đường tĩnh mạch và chỉ dùng lại thuốc sau khi đánh giá chức năng thận và thấy chức năng thận bình thường.
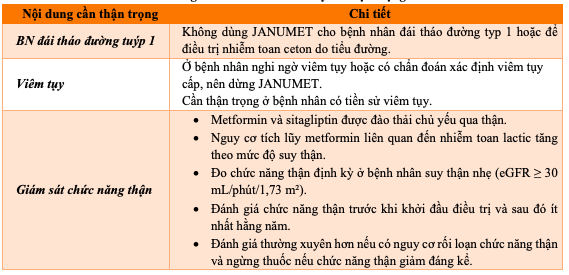
d) Thận trọng:
Bảng 11.1. JanuMET- Lưu ý và thận trọng

e) Liều lượng và cách dùng:
Liều khuyến cáo:
– Nên dùng liều khởi đầu của JANUMET dựa theo phác đồ hiện tại của bệnh nhân. Nên dùng JANUMET ngày 2 lần cùng bữa ăn. Có các liều sau đây:
• 50 mg sitagliptin/500 mg metformin hydrochloride
• 50 mg sitagliptin/850 mg metformin hydrochloride
• 50 mg sitagliptin/1000 mg metformin hydrochloride
– Không vượt quá liều khuyến cáo tối đa hằng ngày là 100 mg sitagliptin. Liều tăng từ từ nhằm giảm các tác dụng phụ đường tiêu hoá thường xảy ra khi dùng metformin.
Bảng 11.2. Liều dùng JanuMET theo đối tượng chỉ định
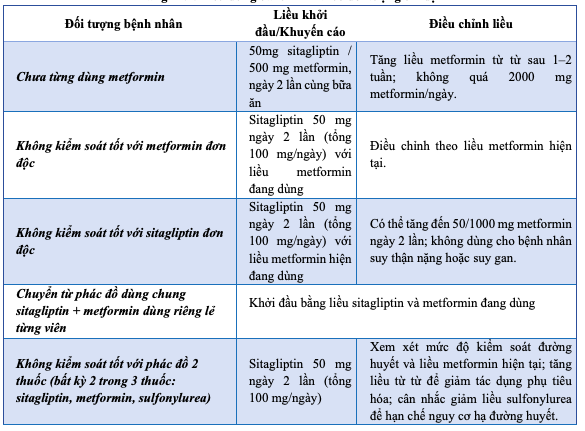
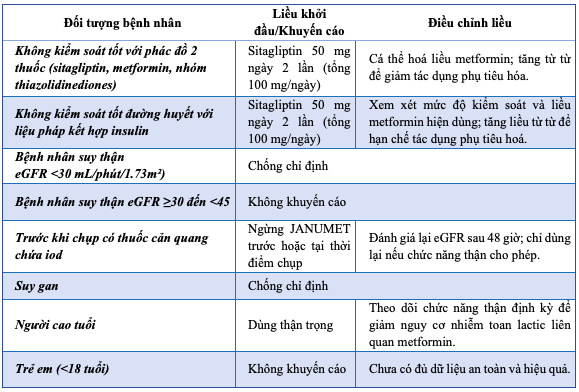
f) Tác dụng không mong muốn:
Bảng 11.3. Tác dụng không mong muốn của JanuMET

g) Tương tác thuốc:
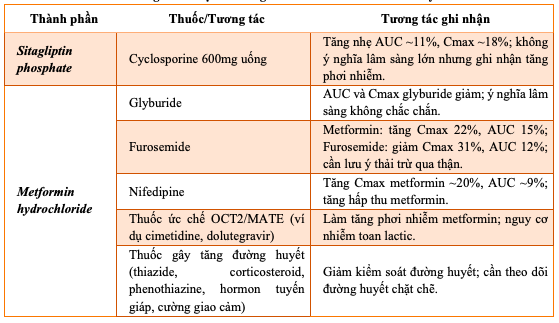
Bảng 11.4. Một số tương tác thuốc JanuMET cần lưu ý
12. Actrapid – Insulin 1000IU/10ml
Hình 12. Actrapid – Insulin 1000IU/10ml
a) Thành phần:
Insulin người, rDNA (sản xuất bằng kỹ thuật DNA tái tổ hợp trong tế bào Saccharomyces cerevisiae).
– 1ml chứa 100 IU insulin người.
– 1 lọ chứa 10ml tương đương 1000 IU.
– 1 IU (đơn vị quốc tế) tương đương 0,035 mg insulin người khan.
b) Đặc tính dược lực học:
– Nhóm dược lý trị liệu: Thuốc dùng trong bệnh đái tháo đường. Isulin và các chất tương tự như insulin dạng tiêm, tác dụng nhanh, insulin (người).
– Actrapid là loại insulin tác dụng nhanh, tác dụng bắt đầu trong vòng ½ giờ, đạt hiệu quả tối đa trong vòng 1,5 – 3,5 giờ và toàn bộ thời gian tác dụng khoảng 7 – 8 giờ.
c) Chỉ định:
Điều trị bệnh đái tháo đường.
d) Chống chỉ định:
Mẫn cảm với bất kỳ thành phần nào của thuốc.
e) Thận trọng:
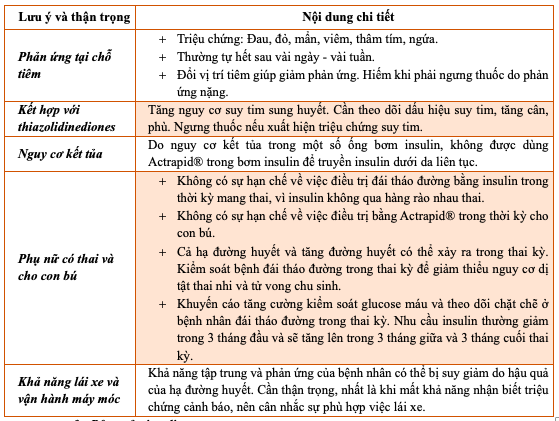
Bảng 12.1. Lưu ý và thận trọng trong sử dụng Insulin

f) Bảo quản insulin:
– Khi chưa mở lọ tiêm:
• Bảo quản trong ngăn mát tủ lạnh (2-8oC)
• Có thể bảo quản cho đến hết hạn sử dụng
• Lưu ý không để insulin trong hay gần ngăn đá
– Khi đã mở lọ tiêm (đã sử dụng): Có thể bảo quản ở nhiệt độ phòng < 30oC từ 4-6 tuần.
g) Liều lượng và cách dùng:
Actrapid là loại insulin tác dụng nhanh và có thể được dùng kết hợp với các sản phẩm insulin tác dụng kéo dài.
– Liều lượng:
• Liều lượng tùy thuộc vào từng cá nhân và được xác định theo nhu cầu của bệnh nhân.
• Nhu cầu insulin của từng cá nhân thường từ 0,3–1,0 IU/kg/ngày. Nhu cầu insulin hằng ngày có thể cao hơn ở bệnh nhân kháng insulin (ví dụ trong tuổi dậy thì hoặc do béo phì) và thấp hơn ở bệnh nhân sản xuất được lượng insulin nội sinh thặng dư.
• Nên có bữa ăn chính hoặc bữa ăn nhẹ chứa carbohydrate trong vòng 30 phút sau mỗi lần tiêm.
– Điều chỉnh liều
• Bệnh đi kèm, đặc biệt là tình trạng nhiễm trùng và sốt, thường làm tăng nhu cầu insulin của bệnh nhân.
• Các bệnh đi kèm ở thận, gan hoặc bệnh ảnh hưởng đến tuyến thượng thận, tuyến yên hoặc tuyến giáp có thể đòi hỏi thay đổi liều insulin.
• Cũng có thể cần phải điều chỉnh liều nếu bệnh nhân thay đổi hoạt động thể lực hay chế độ ăn uống thông thường.
• Việc điều chỉnh liều cũng có thể cần thiết khi chuyển bệnh nhân từ một chế phẩm insulin sang một loại khác.
– Cách dùng:
• Actrapid chỉ định tiêm dưới da hoặc tiêm tĩnh mạch
• Tiêm dưới vào thành bụng. Nếu thuận tiện, vùng đùi, vùng mông hoặc vùng cơ delta cũng có thể tiêm được.
• Tiêm dưới da vào thành bụng đảm bảo sự hấp thu nhanh hơn tại các vị trí tiêm khác. Tiêm vào nếp gấp da được véo lên giảm thiểu nguy cơ tiêm bắp không định trước.
• Nên giữ kim tiêm dưới da ít nhất 6 giây để đảm bảo toàn bộ liều insulin đã được tiêm. Nên luôn thay đổi vị trí tiêm trong cùng một vùng tiêm để giảm nguy cơ loạn dưỡng mỡ.
• Tiêm bắp khi có sự hướng dẫn của bác sĩ. Tiêm tĩnh mạch: chỉ được thực hiện bởi nhân viên y tế.
h) Tác dụng không mong muốn:
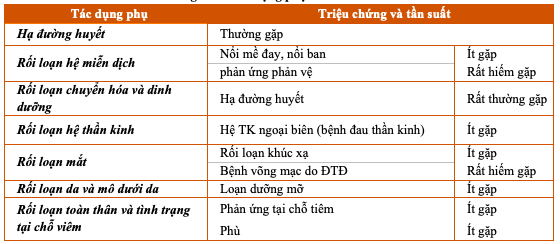
Bảng 12.2. Tác dụng phụ của Insulin
i) Tương tác thuốc:
Bảng 12.3. Thuốc và chất gây tương tác với Insulin
13. Mixtard 30 100UI/ml (Novo Nordisk)
a) Thành phần:
Insulin người, rDNA (sản xuất bằng kỹ thuật DNA tái tổ hợp trong tế bào Saccharomyces cerevisiae).
– 1ml chứa 100 IU insulin người.
– 1 lọ chứa 10 ml tương đương với 1000 IU..
– 1 IU (đơn vị quốc tế) tương đương 0,035 mg insulin người khan.
– Mixtard là hỗn hợp gồm 30% insulin hòa tan và 70% insulin isophane (NPH).
b) Đặc tính dược lực học:
– Nhóm dược lý trị liệu: Thuốc dùng trong bệnh đái tháo đường. Isulin và analogues insulin dạng tiêm, tác dụng trung gian hoặc tác dụng kéo dài kết hợp với tác dụng nhanh, insulin (người).
– Mixtard là loại insulin tác dụng kép, tác dụng bắt đầu trong vòng ½ giờ, đạt hiệu quả tối đa trong vòng 2 – 8 giờ và toàn bộ thời gian tác dụng khoảng 24 giờ.
c) Chỉ định:
Điều trị bệnh đái tháo đường.
d) Chống chỉ định:
Quá mẫn với bất kì thành phần nào của thuốc.
e) Thận trọng:
(Tham khảo bảng 12.1. Lưu ý và thận trọng trong sử dụng Insulin )
f) Bảo quản insulin:
– Khi chưa mở lọ tiêm:
• Bảo quản trong ngăn mát tủ lạnh (2-8oC)
• Có thể bảo quản cho đến hết hạn sử dụng
• Lưu ý không để insulin trong hay gần ngăn đá
– Khi đã mở lọ tiêm (đã sử dụng):
• Có thể bảo quản ở nhiệt độ phòng < 30oC từ 4-6 tuần (xem HDSD).
g) Liều lượng và cách dùng:
– Mixtard là loại insulin tác dụng kép. Đây là một công thức hai pha gồm insulin tác dụng nhanh và insulin tác dụng kéo dài.
– Sản phẩm insulin pha trộn sẵn thường được dùng 1 hoặc 2 lần/ngày khi cần có tác dụng khởi đầu nhanh cùng với tác dụng kéo dài hơn.
– Liều lượng:
• Liều lượng tùy thuộc vào từng cá nhân và được xác định theo nhu cầu của bệnh nhân.
• Nhu cầu insulin của từng cá nhân thường từ 0,3–1,0 IU/kg/ngày. Nhu cầu insulin hằng ngày có thể cao hơn ở bệnh nhân kháng insulin (ví dụ trong tuổi dậy thì hoặc do béo phì) và thấp hơn ở bệnh nhân sản xuất được lượng insulin nội sinh thặng dư.
• Nên có bữa ăn chính hoặc bữa ăn nhẹ chứa carbohydrate trong vòng 30 phút sau mỗi lần tiêm.
– Điều chỉnh liều
• Bệnh đi kèm, đặc biệt là tình trạng nhiễm trùng và sốt, thường làm tăng nhu cầu insulin của bệnh nhân.
• Các bệnh đi kèm ở thận, gan hoặc bệnh ảnh hưởng đến tuyến thượng thận, tuyến yên hoặc tuyến giáp có thể đòi hỏi thay đổi liều insulin.
• Cũng có thể cần phải điều chỉnh liều nếu bệnh nhân thay đổi hoạt động thể lực hay chế độ ăn uống thông thường.
• Việc điều chỉnh liều cũng có thể cần thiết khi chuyển bệnh nhân từ một chế phẩm insulin sang một loại khác.
– Cách dùng:
Đường dùng: Tiêm dưới da. Hỗn dịch insulin không bao giờ được tiêm tĩnh mạch.
• Tiêm dưới vào thành bụng. Nếu thuận tiện, vùng đùi, vùng mông hoặc vùng cơ delta cũng có thể tiêm được.
• Tiêm dưới da vào thành bụng đảm bảo sự hấp thu nhanh hơn tại các vị trí tiêm khác. Tiêm vào nếp gấp da được véo lên giảm thiểu nguy cơ tiêm bắp không định trước.
• Nên giữ kim tiêm dưới da ít nhất 6 giây để đảm bảo toàn bộ liều insulin đã được tiêm.
• Luôn thay đổi vị trí tiêm trong cùng một vùng tiêm để giảm nguy cơ loạn dưỡng mỡ.
h) Tác dụng không mong muốn:
(Tham khảo bảng 12.2. Tác dụng phụ của Insulin)
i) Tương kỵ:
Không được cho hỗn dịch insulin vào các dịch truyền.
j) Tương tác thuốc:
(Tham khảo bảng 12.3. Thuốc và chất gây tương tác với Insulin).
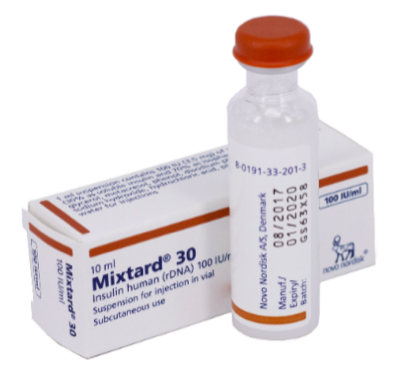
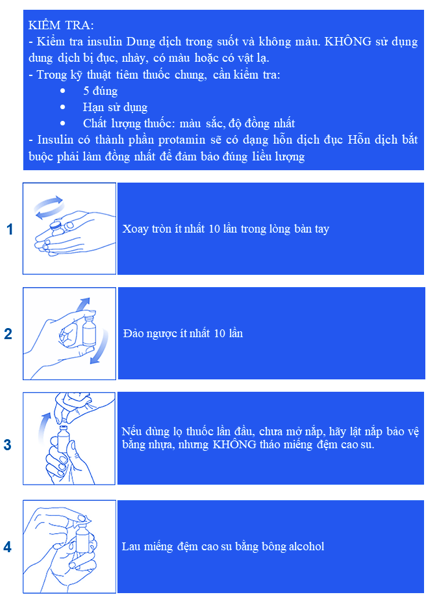
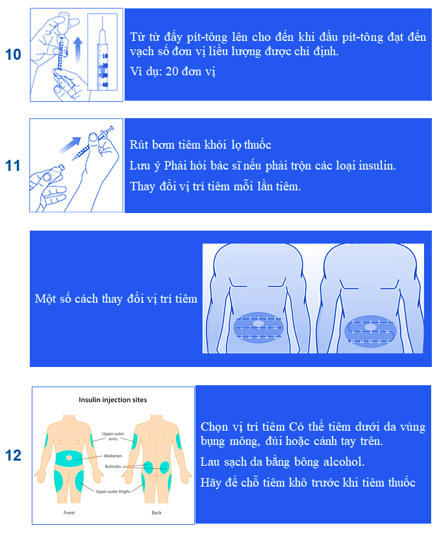
Bảng 13. Hướng dẫn sử dụng insulin dạng lọ (Actrapid và Mixtard 30)

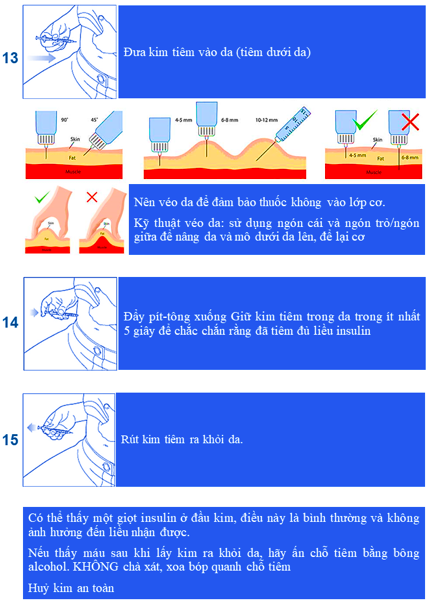
14. Novomix 30 FlexPen 100U/1ml (Novo Nordisk)
Hình 14. Novomix 30 FlexPen 100U/1ml
a) Thành phần:
– 1 ml hỗn dịch chứa 100 U của insulin aspart hòa tan*/insulin aspart kết tinh với protamine theo tỉ lệ 30/70 (tương ứng với 3,5 mg).
– 1 bút tiêm bơm sẵn chứa 3 ml tương đương với 300 U (đơn vị).
*Insulin aspart được sản xuất bằng kỹ thuật DNA tái tổ hợp trong tế bào Saccharomyces cerevisiae.
– Danh mục tá dược: Glycerol; Phenol; Metacresol; Kẽm (dạng chloride); Dinatri phosphate dihydrate; Natri chloride; Protamine sulphate: Acid hydrochloric/ Natri hydroxide (điều chỉnh pH); Nước pha tiêm.
b) Đặc tính dược lực học:
– Nhóm dược lý điều trị: Thuốc điều trị bệnh đái tháo đường. Insulin và các chế phẩm đồng dạng để tiêm, kết hợp tác dụng nhanh và tác dụng trung bình hoặc tác dụng kéo dài.
– NovoMix® 30 là hỗn dịch 2 pha của insulin aspart hoà tan (insulin analogue tác dụng nhanh) và insulin aspart kết tinh với protamine (insulin analogue tác dụng trung bình). Hỗn dịch chứa insulin aspart tác dụng nhanh và insulin aspart tác dụng trung bình hoặc tác dụng kéo dài theo tỷ lệ 30/70. Trên cơ sở phân tử, insulin aspart có hoạt lực ngang bằng insulin người.
c) Chỉ định:
Điều trị bệnh nhân đái tháo đường cần điều trị bằng insulin.
d) Chống chỉ định:
Quá mẫn với bất kỳ thành phần nào của thuốc.
e) Thận trọng:
(Tham khảo bảng 12.1. Lưu ý và thận trọng trong sử dụng Insulin )
f) Liều lượng và cách dùng:
– Liều dùng NovoMix® 30 tùy thuộc vào từng bệnh nhân và được định theo nhu cầu của bệnh nhân. Theo dõi đường huyết và điều chỉnh liều insulin được khuyến cáo để đạt hiệu quả tối ưu trong kiểm soát đường huyết.
– Ở bệnh nhân đái tháo đường típ 2, NovoMix® 30 có thể sử dụng đơn trị. NovoMix® 30 cũng có thể kết hợp với thuốc viên điều trị đái tháo đường uống khi không kiểm soát đường huyết bằng thuốc viên đơn độc.
Bảng 14.1. Liều dùng Novomix® 30
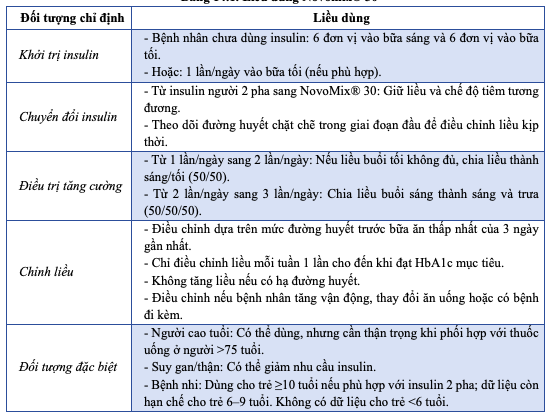
Bảng 14.2. Bảng hướng dẫn điều chỉnh liều trên bút tiêm
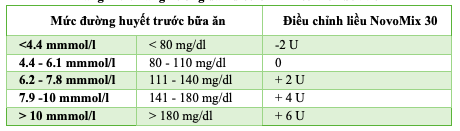
Bảng 14.3. Hướng dẫn sử dụng bút tiêm Novomix® 30 Flexpen
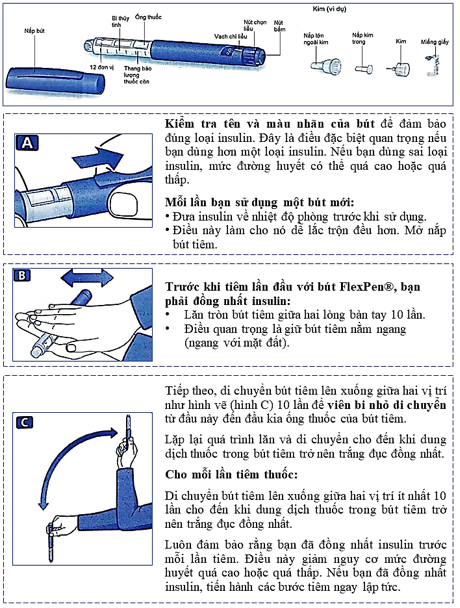
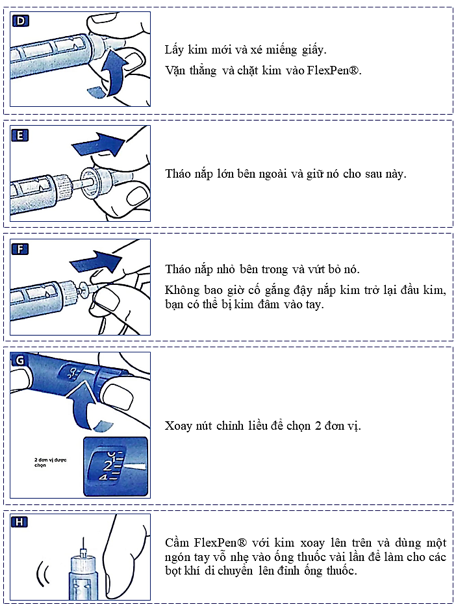
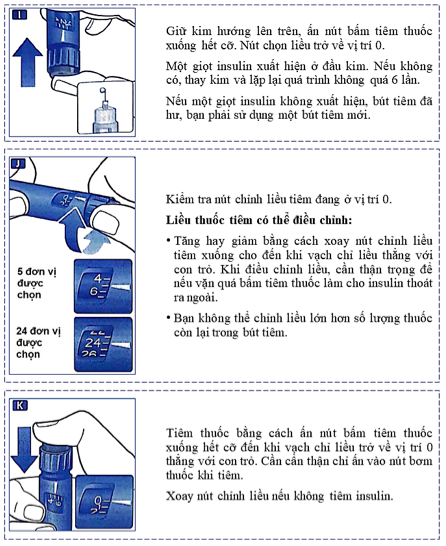
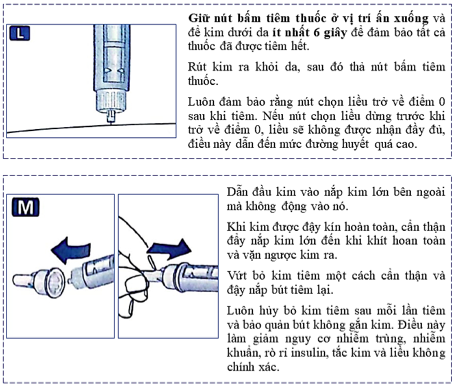
Không sử dụng Novomix® 30 flexpen trong những trường hợp:
• Bị dị ứng với insulin aspart hoặc với bất cứ thành phần nào của thuốc
• Nếu nghi ngờ bị hạ đường huyết
• Trong bơm truyền insulin
• Nếu bút tiêm bị rơi, hư hỏng hoặc bị vỡ
• Nếu bút tiêm không được bảo quản đúng cách hoặc bị đông lạnh
• Nếu thuốc không có màu trắng đục đồng nhất khi đã lắc trộn
• Nếu sau khi lắc trộn có tiểu phân màu trắng cứng bám vào thành hoặc đáy ống
g) Tác dụng không mong muốn:
(Tham khảo bảng 12.2. Tác dụng phụ của Insulin)
h) Tương tác thuốc:
(Tham khảo bảng 12.3. Thuốc và chất gây tương tác với Insulin)